Роды ножками вперед
Содержание:
- Причины боли под левой лопаткой
- С ног на голову
- Причины низкой плаценты при беременности
- Факторы риска
- Роды. К чему готовиться?
- Чем грозит низкое плацентарное расположение?
- Развитие малыша в 8 месяцев
- Этапы развития в 5 месяцев
- Отклонения от нормы: причины и должная коррекция
- Родоразрешение при тазовом предлежании
- Особенности фотосессии с новорожденными
- Болит под лопаткой: к какому врачу обращаться?
- Как начинаются роды
Причины боли под левой лопаткой
Боль под левой лопаткой может объясняться следующими причинами:
- неправильным положением во время сна. В этом случае человек просыпается с болью под левой лопаткой и в левом плече. Такая боль, как правило, проходит довольно быстро;
- язвенной болезнью желудка. Язвенная болезнь – довольно частая причина боли под левой лопаткой. При этом боль, как правило, носит ноющий характер, постепенно нарастая, сопровождаясь рвотными позывами, изжогой и отрыжкой. После рвоты обычно наступает облегчение. Как правило, при язвенной болезни возникновение боли связано с приёмом пищи;
- стрессом, паникой и другими психологическими причинами. Психогенная боль описывается как заложенность, сжатие, тяжесть; может сопровождаться жаром или чувством покалывания. Иногда добавляется головокружение или ощущение кома в горле. При этом боль локализуется в груди, а под левую лопатку иррадиирует (в народе говорят «отдаёт»). Боль может распространяться и шире, захватывая саму лопатку, шею, переходя в головную боль;
- заболеваниями сердца, такими как миокардиты, стенокардия, инфаркт миокарда. Проблема с сердцем весьма вероятна, если болит одновременно и под левой лопаткой и за грудиной;
- остеохондроз. При остеохондрозе боль часто возникает к утру, то есть человек просыпается с болью. Больные в этом случае часто говорят, что боль под лопаткой отдаёт в руку или голову;
- межреберная невралгия;
- воспалительные заболевания легких, в частности, пневмония.
Данный список содержит наиболее распространённые причины, полный список причин болей под левой лопаткой гораздо больше.
С ног на голову
Окончательно характер предлежания формируется к 34–36-й неделе беременности, до этого срока малыш еще может перевернуться. Тазовое предлежание плода до 28 недель беременности является нормой и не требует никаких мероприятий по исправлению положения – достаточно просто динамического наблюдения. Поворот ребенка на головку происходит спонтанно до родов у 70 % повторнобеременных и у 30 % первобеременных с тазовым предлежанием.
Если при сроке беременности свыше 28–30 недель доктор выявляет при осмотре тазовое предлежание и оно подтверждается на третьем скрининговом УЗИ плода (в 32–34 недели беременности), беременной рекомендуется проводить комплекс гимнастических упражнений, способствующих повороту плода на головку. Суть всех этих упражнений сводится к созданию дискомфорта у ребенка в определенном положении, после чего он стремится принять удобное и комфортное положение, перевернувшись. Существует несколько методик таких упражнений:
1. Методика Грищенко И. И. и Шулешовой А. Е. Упражнения выполняются перед едой 4–5 раз в день. Необходимо лечь на бок, противоположный позиции плода (то есть противоположный расположению спинки ребенка). Ноги согнуть в коленных и тазобедренных суставах. В таком положении следует провести около 5 минут, а затем выпрямить верхнюю ногу и на вдохе прижать ее к животу, на выдохе ногу выпрямить, слегка согнувшись вперед. Повторять такие движения необходимо медленно в течение 10 минут. Затем следует полежать 10 минут без движения на спине, после чего принять коленно-локтевое положение на 5–10 минут. Таким образом, на ребенка оказывается дополнительное воздействие, создающее неудобство, и он стремится развернуться, чтобы попасть в более комфортные условия.
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Факторы риска
Существует ряд факторов, которые могут способствовать возникновению тазового предлежания:
• узкий таз;
• аномальная форма таза (например, после перенесенного в детстве рахита);
• пороки развития матки (седловидная, двурогая матка, наличие перегородки в матке);
• миома матки (ее доброкачественная опухоль) и опухоли придатков матки;
• предлежание плаценты (плацента частично или полностью перекрывает выход из полости матки). При этом и других перечисленных выше состояниях нарушается нормальное расположение плода, головка не может занять правильное положение за счет наличия препятствия и ребенку удобнее располагаться вниз ягодицами;
• чрезмерная подвижность ребенка при многоводии или ограниченная – при маловодии, многоплодии;
• патологический гипертонус нижнего сегмента матки и снижение тонуса ее верхних отделов. При этом головка плода как наиболее крупная и плотная часть тела отталкивается от входа в таз и занимает положение в верхней части полости матки. Подобные нарушения сократительной активности матки в третьем триместре беременности могут быть обусловлены дистрофическими изменениями миометрия вследствие перенесенных воспалительных процессов, неоднократных выскабливаний, многократных беременностей и осложненных родов;
• пороки развития плода (например, гидроцефалия – чрезмерное увеличение спинномозговой жидкости в полости черепа, когда увеличенной головке слишком тесно в нижнем сегменте матки и плод переворачивается вниз тазовым концом).
Роды. К чему готовиться?
Независимо от того, какой метод родоразрешения выбран, беременная с тазовым предлежанием плода направляется в стационар планово в сроке после 38 недель без признаков родовой деятельности.
Естественные роды
Существует ряд условий, сочетание которых позволяет специалистам сделать выбор в пользу естественного родоразрешения при тазовом предлежании:
- беременность доношенная;
- размеры таза соответствуют размерам плода (клинически нормальный таз);
- шейка матки зрелая.
При выборе в пользу естественных родов женщина будет находиться под наблюдением специалистов до начала родовой деятельности, что позволит избежать таких грозных состояний, которые развиваются при стремительном излитии околоплодных вод (что часто встречается при тазовых предлежаниях), как выпадение частей плода и петель пуповины.
При головном предлежании после вскрытия плодного пузыря изливается небольшое количество вод (передние воды), после чего головка опускается ниже, окаймлённая со всех сторон мягкими тканями родовых путей, и перекрывает дальнейшее излитие вод. Окончательное их излитие происходит вслед за рождение малыша (задние воды).
При тазовом предлежании деления околоплодных вод на передние и задние нет, т.к., если представить это просто, мягкие ткани родового канала не могут плотно охватить ягодицы и ножки ввиду их неудобной для этого формы. Это значит, что при вскрытии плодных оболочек вся имеющаяся жидкость устремляется наружу одномоментно, увлекая с собой пуповину и даже конечности.
Учитывая все вышесказанное, при тазовом предлежании целесообразнее выполнять в условиях стационара амниотомию, когда после прокола плодных оболочек доктор, не извлекая руку, выпускает воды медленно, препятствуя развитию ненужных ситуаций.
Осложнения в родах
Негативные последствия таковы:
- после быстрого излития околоплодных вод возможно выпадение петель пуповины, которое встречается, по статистике в 5 раз чаще, чем при головном предлежании;
- после 36-й недели гестации при тазовом предлежании процент преждевременного и раннего излития околоплодных вод выше, чем в те же сроки при головном предлежании (25% и 15% соответственно);
- удлинение первого и второго периода родов по причине развития первичной слабости родовой деятельности;
- нарушение микроциркуляции в сосудах матки и плаценты;
- сдавление пуповины при прохождении через родовые пути головки плода и развитие тяжёлой гипоксии со всеми вытекающими последствиями;
- травмирование в родах плода;
- травмы мягких тканей половых органов у мамы;
- гипотонические кровотечения в послеродовом периоде.
Биомеханизм родов при тазовом предлежании сложен и зависит от вида предлежания и степени сгибания-разгибания головки. Весь процесс требует максимальной внимательности от медицинских работников. Поскольку тазовый конец меньше головного, во время родов могут возникнуть определённые осложнения. Работа акушеров направлена на их предупреждение.
Одна из основных задач – не допустить стремительного рождения нижних конечностей и ягодиц, чтобы родовой канал смог подготовиться к рождению более крупной головки. При быстром рождении малыша до пояса возможно запрокидывание ручек кверху, что также осложнит дальнейший процесс рождения.
Поэтому до определённого момента ребёнка «придерживают», направляют, а после рождения нижней части применяют особые приёмы для низведения ручек и рождения головки. Как только рождается нижняя часть, процесс максимально ускоряется, т.к. возникает большой риск сдавления пуповины между головкой плода и костями таза мамы и гибели в результате гипоксии.
Когда лучше кесарево?
При поступлении в стационар для кесарева сечения плановая госпитализация нужна для подготовки беременной к операции, коррекции имеющихся патологических состояний, стабилизации хронических заболеваний, беседы с анестезиологом и выбора метода анестезии.
Показания к оперативному родоразрешению у первородящих:
- переношенная беременность;
- доношенная беременность, но неготовые родовые пути;
- возраст беременной старше 30;
- вес плода более 3600 и менее 2000 (особенно, если плод мужского пола);
- преждевременное излитие вод при неготовой шейке;
- смешанное ягодичное или ножное предлежание;
- слабость родовой деятельности.
Показания к оперативному родоразрешению у повторнородящих:
- переношенная беременность + неподготовленные родовые пути;
- преждевременное излитие вод + неподготовленные родовые пути;
- вес плода менее 2000 и более 3600;
- ножное предлежание плода;
- травматизация или гибель плода при предыдущих беременностях и родах.
Чем грозит низкое плацентарное расположение?

Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо – включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Развитие малыша в 8 месяцев
Где мама? Если в 7 месяцев малыши беспокоятся, когда мамы нет рядом, то в 8 месяцев у детей появляется боязнь незнакомых людей. Одно вытекает из другого, и оба явления нормальны для каждого из этих этапов взросления. Вы сделаете правильно, если постараетесь окружить малыша особой заботой, лаской и эмоциональной теплотой, будете чутки к его потребностям. Научные исследования показали, что дети, которые получают много тепла и нежности в младенчестве, во взрослом возрасте гораздо устойчивее к стрессу.
Физическое развитие:
- Ползает с большой скоростью и на любые расстояния;
- С опорой встает из положения сидя и опускается;
- Появляется «пинцетный захват» — может брать мелкие предметы большим и указательным пальцами;
- Сам держит в руке и ест кусочки еды;
- Делает первые попытки передвигаться приставным шагом, держась за опору.
Психоэмоциональное развитие:
- Уверенно чувствует себя в знакомом пространстве;
- Диапазон эмоций расширяется — можно заметить недовольство, удивление, радость, восторг, настойчивость;
- Громко и четко повторяет слоги;
- Увеличивается словарный запас, появляются первые осознанные слова — «мама», «папа», «баба», «дай»;
- Начинает проявлять повышенный интерес к новым предметам, выражая мимикой удивление и настороженность.
Этапы развития в 5 месяцев
Пятый месяц проходит под девизом «Хочу двигаться!». Пусть малыш продолжает попытки переворачиваться, раскачиваться, садиться, главное — обеспечьте ему безопасность в эти моменты. Если вы замечаете, что ребенку нужна большая свобода пространства, чем у него есть в кроватке или манеже, можно выкладывать его на пол. Заранее подготовьте для этого поверхность: она должна быть чистой и приятной для контакта с нежной кожей малыша, мягкий коврик прекрасно подойдет для этих целей.
Режим сна, бодрствования и кормления в этот период может снова начать перестраиваться. Иногда малыш может не просыпаться всю ночь, даже на кормление, или встать очень рано и уже не досыпать утром.
Физическое развитие в пять месяцев:
- Долго лежит на животе, опираясь на вытянутые руки, может начинать ползать по-пластунски;
- Уверенно переворачивается со спины на живот;
- Сидит с поддержкой, спина при этом сильно согнута;
- Развлекает себя, играя с собственными ручками и ножками;
- Уверенно хватает предметы и подолгу держит их в руках.
Психоэмоциональное развитие в пять месяцев:
- Узнает голос матери;
- Отличает лица близких от чужих;
- По-разному реагирует на неодинаковый тон обращения к нему — улыбается в ответ на ласковый тон голоса и хмурится при строгой интонации;
- Долго и певуче гулит;
- Сам побуждает родителей к общению — улыбается, лепечет, тянет ручки; капризничает, если общения не хватает.
Отклонения от нормы: причины и должная коррекция
Кто-то держит головку сразу после рождения, кто-то только на 6 месяце, есть детки, которым это даётся особенно трудно. А иногда мама замечает, что грудничок держит голову на одну сторону или набок. Существует ряд причин, мешающих малышу овладеть необходимым навыком в полной мере и своевременно:
- Гипотонус. Мышцы крохи могут быть ещё недостаточно сильными, чтобы справиться с задачей.
- Недоношенность. Если малыш родился слишком рано, то он может естественно отставать от своих сверстников в физическом развитии.
- Небольшой вес ребёнка. Это бывает как вследствие недоношенности, так и по другим причинам, связанным с питанием либо каким-то заболеванием.
- Редкое выкладывание на живот. Если грудничок большую часть времени находится на спине, у него нет возможности самостоятельно тренировать мышцы и поднимать головку.
- Неврологические причины. Они могут возникнуть в результате патологической беременности или родов, травм ребёнка во время и после рождения.
Ребёнок наклоняет голову набок в одну сторону
Когда родители замечают, что малыш склоняет голову в одну и ту же сторону, они должны проконсультироваться с врачом. Основные причины — врождённая мышечная кривошея либо гипертонус мышц. А также возможна установочная кривошея. Чтобы отличить одно от другого, нужно понаблюдать за ребёнком.
- Врождённая мышечная кривошея. Головка чуть запрокинута назад и наклонена к плечу, лицо при этом повёрнуто в противоположную сторону. Затылок немного скошен, одно плечо ниже другого. Наблюдается небольшая асимметрия лица. Иногда у ребёнка можно заметить отставание в психомоторном развитии. Симптомы проявляются сразу после рождения. ВМК возникает из-за внутриутробного недоразвития грудино-ключично-сосцевидной мышцы либо после травм, полученных в процессе родов.
- Гипертонус мышц (ложная кривошея). Повышенный тонус довольно частое явление у младенцев. Он может способствовать напряжению мышц шеи, в результате чего малыш держит головку неровно. Заметен гипертонус с рождения. Определить его можно, посмотрев на другие группы мышц ребёнка. Ручки и ножки будут согнуты, кулачки сжаты даже во время сна. По мере взросления грудничка, гипертонус уходит, и мышцы расслабляются.
- Установочная кривошея. Неправильное положение головы может быть приобретённой проблемой. Когда родитель подходит к ребёнку всегда с одной стороны, игрушки располагаются только справа или слева, малышу нет стимула смотреть в другом направлении. В результате этого у него может сформироваться привычный наклон головы на один бок.
Любая кривошея требует незамедлительной коррекции
Поставить верный диагноз и назначить терапию может только врач. Немедикаментозные принципы лечения всех видов кривошеи одинаковы: лечебная физкультура, в том числе лечение положением (специальные укладки головы), массаж.
Новорождённый держит голову слишком рано
Если грудничок начинает держать головку с рождения, врачи часто ставят диагноз «гипертонус мышц». Для снятия напряжения и для укрепления мышечного корсета обычно рекомендуют массаж и гимнастику.
Делать ли массаж при гипертонусе — Доктор Комаровский — видео
Малыш перестал держать голову после первого месяца
Бывает, малыш хорошо держал голову в течение первого месяца, а потом перестал это делать или стал держать головку неуверенно. Скорее всего, это произошло в результате исчезновения гипертонуса. Так как мышцы более не находятся в постоянном напряжении, малыш должен потренировать их и научиться поднимать головку сам. Если ребёнок прекратил держать голову в более старшем возрасте — это может быть неприятным симптомом какого-либо заболевания или травмы.
В любом случае, если грудничок перестал удерживать головку самостоятельно, это повод обратиться к невропатологу.
Родоразрешение при тазовом предлежании
При нормальном течении беременности и отсутствии патологии дородовая госпитализация осуществляется
в 38-39 недель беременности.
При осложненном течении беременности, узком тазе, крупном плоде, экстрагенитальной патологии госпитализация
проводится в 37-38 недель, что позволяет провести ряд диагностических, профилактических, а также лечебных мероприятий
и определить план наиболее рационального ведения родов.
Родоразрешение может быть выполнено путем операции кесарево сечение или через естественные родовые пути.
В большинстве акушерских руководств при тазовом предлежании рекомендовано
кесарево сечение. Частота планового кесарева сечения
при тазовом предлежании составляет от 40 до 80%. Читайте больше в статье
«Показания к кесареву сечению».
Влагалищное родоразрешение при доношенной или почти доношенной беременности возможно если:
- предполаемая масса плода 1500 (1800)-3600 (3800) г;
- беременность одноплодная в ягодичном предлежании;
- у роженницы таз нормального размера;
- «зрелая» шейка матки.
- отсутствие отягощенного анамнеза и осложнений беременности.
Читайте больше в статье «Кесарево сечение. За и против».
Однако, по данным ряда авторов, от 10 до 30% женщин, начавших роды через естественные родовые пути,
родоразрешаются путем кесарева сечения в экстренном порядке из-за возникших осложнений и рисков для плода.
У 5% доношенных плодов в тазовом предлежании головка
находится в состоянии чрезмерного разгибания. В этом случае родоразрешение через естественные родовые
пути может привести к травме шейного отдела спинного мозга. По некоторым данным, перинатальная смертность плодов,
родившихся естественным путем с переразгибанием головки, равна 13,5%. У 6,8% новорожденных детей выявлены симптомы
внутричерепных кровоизлияний, у 20,5% — черепно-мозговая и спинномозговая травма.
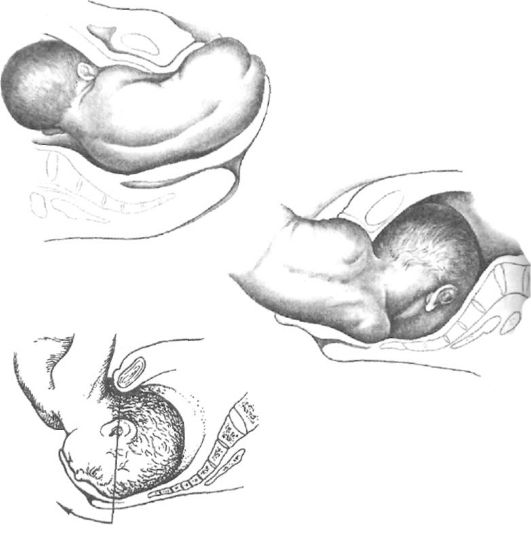
Еще одно возможное осложнение (6%)- запрокидывание ручек плода.
Оно обычно наступает вследствие быстрого опускания туловища плода по родовому каналу (особенно в случаях недоношенности)
и при экстракции неопытным акушером и нарушает нормальный биомеханизм родов, увеличивая частоту асфиксии плода.
Форсированные тракции плода могут привести к перелому плеча или ключицы и травме плечевого сплетения, мышц плеча,
травме черепа, спинного мозга и даже груди и органов брюшной полости.
У недоношенных детей при преждевременных родах головка может задержаться в шейке матки, раскрытие которой достаточно,
чтобы прошла грудная клетка, но не головка, поскольку она менее податлива. Последствиями вагинального родоразрешения
в этом случае могут быть гипоксия, физическая травма, особенно опасные для недоношенного плода.
Таким образом, для родоразрешения очень маленьким, но видимо здоровым плодом в целом также рекомендуется кесарево сечение.
Среди детей с экстремально низкой массой тела смертность при влагалищном родоразрешении по сравнению с таковой при
кесаревом сечении выше в 2-7 раз. Однако тазовые предлежания в случаях экстремально низкой массы тела
плода являются относительным противопоказанием для кесарева сечения.
Особенности фотосессии с новорожденными
Когда фотосессия новорожденного планируется впервые, закономерно, что у родителей будет много вопросов, опасений и предубеждений по ее поводу. Однако большинство из страхов родителей – беспочвенны. Чтобы съемка прошла гладко, необходимо учитывать следующие особенности процесса:
Возраст. Опытные фотографы рекомендуют провести 4 съемки в первые годы жизни ребенка. Оптимальным периодом для первого фотосета будет самый «волшебный» возраст – со дня рождения до месяца жизни. Тем более, что большую часть времени малыши спят, а значит их будет удобно уложить в нужную позу. После этого съемку желательно повторить в 3, 6, 9 и 12 месяцев
Дети быстро растут и меняются, и важно запечатлеть эти счастливые этапы взросления маленького человечка.
Место проведения. Лучше всего, если снимки будут делаться дома – в привычной для новорожденных обстановке
К тому же, там есть все удобства и вещи первой необходимости на случай возникновения разных казусов. В качестве альтернативы съемку можно провести дома или на природе. Однако это подразумевает нюансы – погода на улице должна быть хорошая и теплая, а студию арендовать не менее, чем на 2-3 часа. Если съемка будет проходить дома, в качестве локации выбирается самое светлое место (необходимы источники дневного света) с температурой в районе 24оС.
Время проведения. Детскую фотосессию можно проводить в любой период суток. Оптимальное время выбирается, исходя из биоритмов малыша. Если он больше спит после обеда, то можно смело бронировать вечернюю съемку. Если напротив он лучше себя чувствует и крепко засыпает утром, то стоит провести процесс в первой половине дня.
Вид фотосъемки. Условно фотосессии с новорожденными разделяются на два типа: повседневные и постановочные. Первый вариант подходит для малышей, которые бодрствуют. Он позволяет сделать чувственные снимки младенца на руках у родителей: мамы и папы. Постановочные фотографии подразумевают позирование и антураж. Пока ребенок спит, его можно уложить в позу и нарядить в костюм.
Реквизит. Аксессуары – важная составляющая съемки. Однако в этом пункте от родителей не потребуется никакого вмешательства. Необходимые вещи всегда есть в арсенале профессионального фотографа: различные пуфы, тематические костюмы, шапочки, корзинки и прочее. Маме или папе обязательно нужно проверить предметы на чистоту. Добросовестный специалист после каждой съемки сдает вещи в стирку.
Предусмотрев все особенности такого вида фотосессии, можно застраховать себя от форс-мажоров и неожиданностей, которые могут возникнуть в процессе взаимодействия с младенцем.
Болит под лопаткой: к какому врачу обращаться?
С жалобой на боль под лопаткой рекомендуется обращаться к врачу общей практики (терапевту или семейному врачу). Именно врач общей практики должен определить, обследование у каких специалистов следует пройти.
Если боль под лопаткой связана с приемом пищи, сопровождается изжогой, отрыжкой, ощущением горечи во рту, вероятно, потребуется обратиться к врачу-гастроэнтерологу.
Если есть основания предполагать, что боль связана позвоночником, например, если боль усиливается при движении торса или плеча, то Вас направят к неврологу, вертеброневрологу или мануальному терапевту.
Надо быть готовым, что Вам может потребоваться консультация кардиолога или уролога.
Как начинаются роды
Роды начинаются со схваток: регулярные сокращения матки ведут к раскрытию шейки матки и рождению ребенка. Ощущения можно описать так: живот словно каменеет, сжавшись в комочек, а через несколько секунд расслабляется.
Самые первые схватки можно пропустить, не заметив их: чаще всего они почти не чувствуются; затем становятся сильнее, и в тот момент, когда они происходят, появляются тянущие боли внизу живота или в пояснице. После эти ощущения уходят — до новой схватки.
Как долго длятся схватки?
Промежуток между схватками в начале родов составляет 10 – 12 минут (иногда — 5 – 6), и длятся они по несколько секунд. Постепенно они начинают возникать каждые 3 – 5 минут, их продолжительность также увеличивается до 40 – 60 секунд.
Как правило, этот период длится от 6 до 12 часов. Иногда предродовые схватки продолжаются долго, более суток, и будущая мама может устать от них, что не очень способствует нормальным родам. В таком случае нужно проконсультироваться с врачом, который при необходимости поможет в этой ситуации.
Когда отходят воды?
Роды могут начинаться с излития околоплодных вод. Они могут и сразу отойти полностью, и изливаться небольшими порциями. В любом случае после этого нужно показаться врачу, чтобы он, оценив ваше состояние, решил, готовы ли вы к родам или нужно подождать еще. Чаще всего воды бесцветные, с мелкими белыми хлопьями — это смазка плода. Если они зеленые или желтые, нужно посоветоваться с доктором.
Как правило, воды изливаются в большом количестве (около 250 – 300 мл) или — в другом случае — постоянно, с момента начала процесса, и это сложно не заметить.
Когда ехать в роддом?
Вот вопрос, который волнует многих будущих мам. Общая рекомендация — отправляться туда нужно, когда не только стали регулярными схватки, но и промежутки между ними составляют 7 – 8 минут.
До этого времени вы можете и походить, и принять теплую ванну или немного поспать между схватками.
Но при желании можете поехать в роддом и раньше. Первый период родов считается завершенным, когда шейка матки раскрылась до 4 – 6 см и продолжает раскрываться. Если этот «показатель» будет меньше 3 см, вас могут не принять в роддоме и отправить обратно домой.
Как вести себя во время начала родов
Не стоит нервно отсчитывать время с секундомером, это лишь утомит вас
Не важно, сколько продлится начальный процесс родов. Настройтесь на то, чтобы роды шли столько, сколько нужно
Достаточно обращать внимание на длительность схваток и промежутки время от времени. Как правило, схватки сами подскажут вам, когда родовой процесс активизировался
- Самое главное для вас — экономить силы и больше отдыхать. Старайтесь поспать между схватками.
- Пейте достаточно жидкости и ходите в туалет чаще, даже если не очень хочется: полный мочевой пузырь мешает матке сокращаться, а у ребенка остается меньше места для движения, которое ему предстоит.
- Если вы беспокоитесь, лучше всего сделать расслабляющие упражнения, посмотреть кино или почитать книгу.









