Отёки во время беременности
Содержание:
- Осложнения и прогноз
- Часть 2. Самое важное о холекинетиках
- Аналоги лекарственного средства
- Противопоказания и возможные побочные действия
- Есть ли от них эффект
- Применение магнезии по триместрам
- Локализации
- Фармакологическое действие
- Общие клинические рекомендации пациентам с подагрическим артритом
- Показания для назначения магния сульфата при беременности
- Рекомендации Американского колледжа акушерства и гинекологии (American College of Obstetrics and Gynecology
- Лечение при ретрохориальной гематоме
- Диагностика
- Причина и механизм развития (этиология и патогенез) заболевания
- Что такое магнезия?
- Глицин
Осложнения и прогноз
При своевременной диагностике и качественной терапии ретрохориальная гематома в большинстве случаев не представляет дальнейшей угрозы для течения беременности, которая завершается благополучно, через естественные родовые пути, особенно, если гематома возникла на ранних сроках беременности. Но к сожалению, частичная отслойка хориона также может стать причиной формирования ранней плацентарной недостаточности, преждевременного старения плаценты и гипотрофии плода. Риск повышается при кровотечении, возникшем в 7–12 недель беременности, в этой ситуации беременность может перестать развиваться в 5–10% случаев. Ретроплацентарная гематома, возникшая на более поздних сроках беременности, особенно расположенная ниже места прикрепления пуповины, сопровождается риском самопроизвольных выкидышей, преждевременной отслойки нормально расположенной плаценты, преждевременных родов, задержки роста и развития плода, развития фето-плацентарной недостаточности.
Еще одним важным прогностическим признаком являются размеры гематомы — прогноз считается неблагоприятным, если объем гематомы более 60 см³ или если площадь гематомы составляет 40% и более от размеров плодного яйца.
Выводы:
- Ретрохориальная гематома может быть бессимптомной, случайной находкой на УЗИ.
- Мажущие сукровичные выделения из половых путей при наличии ретрохориальной гематомы — благоприятный симптом ее опорожнения.
- Даже при отсутствии кровянистых выделений из половых путей при наличии ретрохориальной гематомы необходим полный физический покой и адекватная комплексная терапия (наиболее эффективная — в условиях стационара).
- Гематома, возникшая на ранних сроках беременности, при своевременном лечении в большинстве случаев проходит без последствий.
- Прогноз на дальнейшее течение беременности после формирования ретрохориальной гематомы зависит от срока беременности, на котором она появилась, ее расположения, ее размеров.
И самое главное, при наличии подобного осложнения не паниковать, а строго выполнять все рекомендации лечащего врача. Тогда у Вас будут все шансы благополучно и счастливо доносить и самостоятельно родить здорового малыша!
Часть 2. Самое важное о холекинетиках
Холекинетики также делятся на две группы:
- Собственно, холекинетики, к которым относятся:
- магния сульфат;
- многоатомные спирты (сорбитол, маннитол, ксилит);
- подсолнечное, оливковое масла, эфирные масла;
- травы и растения, содержащие горечь;
- соки брусники, клюквы и др.
- Холеспазмолитики:
- гиосцина бутилбромид;
- папаверин;
- дротаверин.
Показания к применению холекинетиков:
- атония желчного пузыря с застоем желчи;
- дискинезия желчного пузыря;
- хронический холецистит;
- хронический гепатит;
- анацидные и сильные гипоацидные гастриты;
- проведение дуоденального зондирования.
Холеспазмолитики назначают при гиперкинетической форме дискинезии желчевыводящих путей и при желчнокаменной болезни. Их применяют для купирования болевого синдрома умеренной интенсивности, часто сопровождающего патологию желчевыводящих путей .
Такие препараты противопоказаны при острых заболеваниях печени, при обострении гиперацидного гастрита и язвенной болезни желудка и двенадцатиперстной кишки. В таком случае прием холеспазмолитиков только ухудшит ситуацию.
Аналоги лекарственного средства
На фармакологическом рынке можно найти ряд медикаментозных препаратов, являющихся аналогами магниевой соли серной кислоты.
| Фармакологическое средство | Активное вещество | Производитель | Стоимость |
| Кормагнезин | Гептагидрат магния сульфата | Солюфарм ГмбХ, Кальвер штрассе, Германия | 150-220 рублей |
| Магния сульфат раствор для внутривенного введения | Магниевая соль серной кислоты | «Дальхимфарм», г. Хабаровск, Россия | 40-57 рублей |
| Магния сульфат порошок для суспензии для перорального приема | Магниевая соль серной кислоты | «Московская фармацевтическая фабрика», г. Москва, Россия | 22-25 рублей |
| Магния сульфат, порошок для приема внутрь | Магниевая соль серной кислоты | «Тульская фармацевтическая фабрика», г. Тула, Россия | 18-33 рубля |
| Магния сульфат раствор для внутримышечного и внутривенного введения | Магниевая соль серной кислоты | «Борисовский завод медицинских препаратов», г. Борисов, Республика Белорусь | 30-35 рублей |
Также фармакологические растворы, предназначенные для внутримышечного и внутривенного введения выпускаются российскими фармакологическими компаниями ООО «Гротекс» и ОАО НПК «Эском», «ДЕКО» и «Биохимик», фармацевтическими фабриками Иваново, Пятигорска и Санкт-Петербурга.
Противопоказания и возможные побочные действия
Магнезия на ранних и поздних сроках беременности применяется по назначению врача. Этот лекарственный препарат имеет перечень противопоказаний к использованию:
- магнезиальная терапия противопоказана при брадикардии;
- онкологические новообразования;
- острая или хроническая гипотония;
- почечная или печеночная дисфункция;
- недостаток кальция в организме;
- нарушения дыхательной функции;
-
период грудного вскармливания;
- индивидуальная непереносимость магниевой соли серной кислоты.
Капельницы со средством запрещены непосредственно перед родами. Это лекарственное средство способствует расслаблению гладкой мускулатуры матки, что тормозит родовую деятельность. Как минимум за 3 часа до родов его применение прекращают. Исключениями могут стать только ситуации, сопровождающиеся серьезной угрозой для жизни женщины.
При лечении лекарством нужно строго соблюдать рекомендуемую дозировку и не вводить препарат слишком быстро. Ее превышение может привести к тому, что магнезия начинает воздействовать как наркотическое вещество. Она угнетает дыхательный центр плода и оказывает негативное влияние на головной мозг.
Есть ли от них эффект
До 2000-х реальный механизм действия и эффективность ноотропов особо не исследовался. Врачи их назначали, а люди — пили. Среди студентов-медиков гулял миф, что месячный курс ноотропов перед экзаменами улучшает запоминание материала, а чтобы наверняка — нужно колоть его в мышцу или вену.
Сейчас доказательство эффективности препарата — не слово врача, а данные исследования. Участников должно быть от трех тысяч, а разделить их нужно минимум на две группы, одна из которых — контрольная с плацебо. При этом ни врач, ни пациент не знают, что пьет каждый из испытуемых — лекарство или «пустышку».
Ноотропные препараты изучены мало, а исследования их эффективности не соответствуют критериям. То людей слишком мало, то критерии непонятные. Например, оценивают количество баллов теста только после лечения — до лечения, видимо, забыли. Американское FDA в принципе не считает ноотропы лекарствами — в США они продаются как БАДы.
Дело в том, что есть редкое исключение: пирацетам улучшает когнитивные функции у людей с тяжелой деменцией — такой вывод сделали при оценке 19 качественных исследований. Но вот при черепно-мозговой травме или легкой деменции пирацетам уже не поможет. Тем более он бесполезен для здоровых людей, желающих пойти по пути Эдди Морры из фильма «Области тьмы» и стать мегамозгом. Поэтому биохакерские эксперименты с мексидолом если и кажутся действенными, то лишь благодаря самоубеждению.
Применение магнезии по триместрам
Магнезия на ранних сроках беременности не должна назначаться, но назначается в России повсеместно. Вы должны понимать, что данных о её влиянии на плод в первом триместре нет. Читайте о том, что происходит с женщиной первом триместре беременности>>>
Магнезия на раннем сроке беременности целесообразна лишь в исключительных случаях, например, часто назначают при появлении кровянистых выделениях, угрозе выкидыша.
Однако, из других статей об угрозе выкидыша, вы помните, что до 12 недель беременности организм способен отторгнуть плод при возникновении генетических нарушений и это будет естественной защитой организма.
Что произойдет, если на фоне начинающегося выкидыша вам будут ставить магнезию и останавливать процесс, который уже запустился?
Именно поэтому, в большинстве стран беременность до 12 недель не сохраняют, доверяя женскому организму.
Нарушение маточно-плацентарного кровотока на более поздних сроках для наших врачей является прямым показанием для капельницы с сульфатом магния.
Магнезии при беременности во втором триместре не избежать пациенткам с тонусом матки, высоким давлением и головной болью. Подробнее об изменениях в организме будущей мамы во втором триместре>>>
Но редко вы получите от врачей рекомендации о том, что важно:
- вести здоровый образ жизни;
- больше гулять (читайте о прогулках при беременности>>>);
- делать дыхательные упражнения, чтобы насыщать свою кровь кислородом.
И тем самым, помогать ребенку внутриутробно получать его через вашу кровь.
Чтобы выносить здорового ребенка и подготовить прочную основу для естественных родов, начните заниматься по интернет-курсу Пять шагов к успешным родам>>>
Капельница магнезии при беременности в третьем триместре поможет избавиться от избытка жидкости в организме и снизит давление. При позднем токсикозе, когда женщин беспокоят высокое артериальное давление и отёки, препарат облегчит состояние. Читайте подробнее о гестозе при беременности>>>
Капельницы необходимо ставить в стационаре, так как только там смогут правильно рассчитать индивидуальную дозировку препарата и его концентрацию. Обычно врачи назначают 25% магния сульфата с разовой дозой в 20 мл.
Капают магнезию медленно. При медленном введении препарата (не менее 6 часов) риск возникновения побочных эффектов минимален.
Под капельницей пациентка должна лежать спокойно и избегать резких движений, чтобы не спровоцировать головокружение и тошноту. При введении препарата может ощущаться жжение.
Неправильное введение магния сульфата чревато воспалением и отмиранием тканей в месте инъекции. Вот для чего капают магнезию при беременности только под наблюдением врачей.
Локализации
При подагре чаще всего развивается подагрический артрит суставов нижних конечностей. Могут быть и другие локализации, в том числе, поражение суставов верхних конечностей. Для подагры также характерно асимметричные суставные поражения.
Подагрический артрит нижних конечностей
При первичной подагрической атаке в патологический процесс в половине случаев вовлекается 1-ый плюснефаланговый сустав стопы. И даже если этот сустав не поражается самым первым, в дальнейшем в нем все равно развивается подагрический артрит. Околосуставные ткани отекают, кожа краснеет. В дальнейшем на тыльной поверхности стопы появляются мелкие и крупные тофусы.
Подагрический артрит голеностопного сустава встречается реже, в большинстве случаев это происходит при повторных атаках. Голеностоп воспаляется, отекает и краснеет, воспаление переходит на пятку. Возникает сильная боль и невозможность наступить на стопу.
Колено поражается часто, поражения асимметричные, часто сочетаются с поражение м 1-го плюснефалангового и локтевого суставов. Сильные боли, отек и покраснение сочетаются вначале с нарушением функции конечности из-за болей, но при длительном течении подагры происходит суставная деформация и анкилоз (неподвижность).
Тазобедренный подагрический артрит встречается редко, покраснение и отек не так заметны под мощным слоем мышц и связок. Но боли могут быть сильные.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит верхних конечностей
Мелкие суставные сочленения кисти и пальцев воспаляются часто, при этом пальцы делаются похожими на сосиски. Боли, воспаление и отек очень сильные. На тыле кисти появляются крупные тофузы.
Не менее часто поражается локоть. Поражения асимметричные и часто сочетаются с вовлечением мелких суставчиков кисти и стопы. На разгибательной поверхности плеча и предплечья появляются мелкие и крупные тофусы.
Плечевой подагрический артрит развивается гораздо реже, но протекает болезненно. Отек и покраснение не выражены, на сгибательной поверхности плеча появляются тофусы.
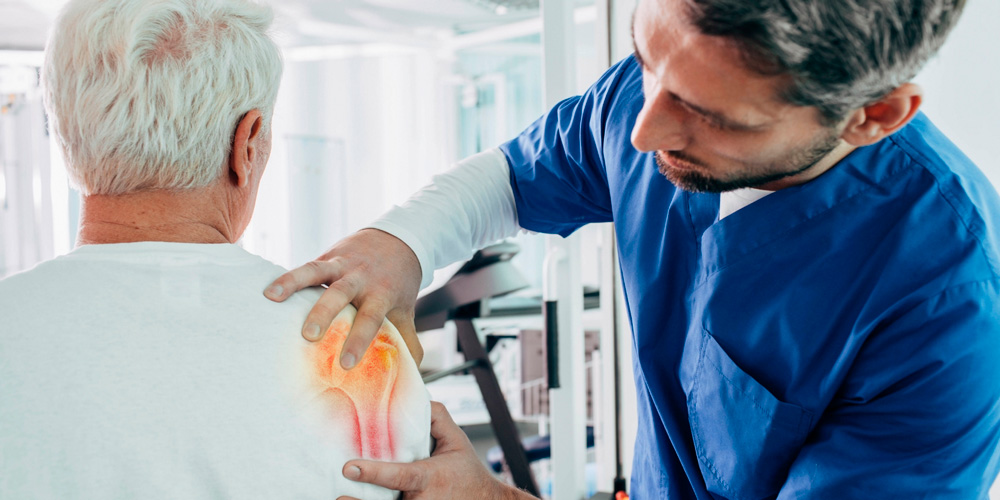 Поражения при подагрическом артрите верхних конечностей обычно асимметричные
Поражения при подагрическом артрите верхних конечностей обычно асимметричные
Тофусное поражение позвоночника
В середине 50-х годов прошлого века было впервые выявлено поражение позвоночника при подагре. При этом происходит разрастание тофусов в мягких тканях и суставах позвоночника с разрушением их структур.
Чаще всего поражается поясничный отдел, затем – шейный. В спине появляются боли, которые часто принимаются за симптомы остеохондроза. При разрушении позвонков и сдавливании спинномозговых нервов и спинного мозга появляются неврологические симптомы. При поражении шейного отдела – это парезы и параличи верхних конечностей, корешковые боли.
При поражении пояснично-крестцового отдела может осложняться сдавливанием конечного отдела спинного мозга – конского хвоста. При этом нарушается функция органов малого таза – происходит непроизвольное мочеиспускание, дефекация, нарушения потенции.
Фармакологическое действие
Фармакодинамика
Дипиридамол подавляет агрегацию и адгезию тромбоцитов, улучшает микроциркуляцию, обладает мягким сосудорасширяющим эффектом. Механизм, посредством которого дипиридамол оказывает тормозящее влияние на агрегацию тромбоцитов, связан с подавлением обратного захвата аденозина (ингибитора реактивности тромбоцитов) клетками эндотелия, эритроцитами и тромбоцитами; активацией аденилатциклазы и ингибированием фосфодиэстераз тромбоцитов. Таким образом, дипиридамол препятствует высвобождению из тромбоцитов активаторов агрегации — тромбоксана (ТхА2), АДФ, серотонина и др. Дипиридамол увеличивает синтез простациклина PgI2 эндотелием сосудистой стенки, нормализует соотношение PgI2 и ТхА2, предотвращая агрегацию тромбоцитов; усиливает синтез эндотелиального оксида азота (NО). Дипиридамол снижает адгезивность тромбоцитов, препятствует образованию тромбов в сосудах и стабилизирует кровоток в очаге ишемии.
Дипиридамол дозозависимо удлиняет патологически укороченное время жизни тромбоцитов.
Дипиридамол, в силу вазодилатирующих свойств, способствует уменьшению общего периферического сопротивления сосудов, улучшает микроциркуляцию, оказывает ангиопротекторное действие. Данные эффекты обусловлены усилением активности эндогенного аденозина (аденозин влияет на гладкую мускулатуру сосудов и препятствует высвобождению норэпинефрина). Дипиридамол обладает как ангиогенной, так и артериогенной активностью, стимулируя образование новых капилляров и коллатеральных артерий.
Дипиридамол нормализует венозный отток, снижает частоту возникновения тромбозов глубоких вен в послеоперационном периоде. Улучшает микроциркуляцию в сетчатке глаза и почечных клубочках.
В неврологической практике используются такие фармакодинамические эффекты дипиридамола, как снижение тонуса мозговых сосудов и улучшение мозгового кровообращения. По данным ангиографических исследований, применение дипиридамола в комбинации с ацетилсалициловой кислотой (АСК) способно замедлять прогрессирование атеросклероза.
В акушерской практике дипиридамол используется для улучшения плацентарного кровотока и предупреждения дистрофических изменений в плаценте, устранения гипоксии тканей плода и накопления в них гликогена. Таким образом, целесообразно применение дипиридамола при ранних проявлениях плацентарной недостаточности, у беременных с высоким риском плацентарной недостаточности: внутриутробной инфекцией, гестозом (угрозе преэклампсии и эклампсии), аутоиммунной патологией, экстрагенитальными заболеваниями (сахарный диабет, метаболический синдром); а также заболеваниями со склонностью к тромбообразованию.
Как производное пиримидина, дипиридамол является индуктором интерферона и оказывает модулирующее действие на функциональную активность системы интерферона, in vitro повышает сниженную продукцию интерферона альфа (α) и гамма (γ) лейкоцитами крови. Повышает неспецифическую противовирусную резистентность к вирусным инфекциям.
Общие клинические рекомендации пациентам с подагрическим артритом
Всем больным, страдающим подагрой, рекомендуется:
- соблюдать диету, вести подвижный образ жизни;
- выполнять все назначения врача, в том числе принимать назначенные уратснижающие лекарства;
- следить за своим весом;
- лечить сопутствующие заболевания: сахарный диабет, ожирение, стенокардию, высокое АД, хронические заболевания почек.
Профилактика подагры
Подагра чаще всего связана с наследственными особенностями обмена. Не есть также факторы, предрасполагающие к развитию этого заболевания. Если устранить их влияние, то, даже имея отягощенную наследственность, можно значительно снизить риск развития заболевания. Для этого нужно выполнять следующие рекомендации:
- не переедать, снизить калорийность суточного рациона, не употреблять субпродуктов, красного мяса, алкоголя, бросить курить;
- избавиться от избыточного веса;
- прием любых лекарств согласовывать с врачом – некоторые из них повышают концентрацию мочевой кислоты (диуретики, никотинка, ацетилсалициловая кислота и др.);
- регулярно лечить хронические заболевания: сахарный диабет, ожирения, почечные и сердечно-сосудистые заболевания;
- мужчинам после 40 лет, а женщинам по 50 периодически проверять содержание мочевой кислоты в крови.
Показания для назначения магния сульфата при беременности
Чтобы снизить риск гестационных осложнений, гинекологи назначают беременным курс магнезии. Она обладает:
- слабительным;
- седативным (успокаивающим);
- диуретическим;
- желчегонным;
- противоаритмическим действием.
И показана при:
- Тонусе матки (расслабляет гладкую мускулатуру);
- При недостатке магния (проявляется судорогами в ногах, слабостью и болью в мышцах). Читайте о судорогах в ногах>>>;
- При симптомах гестоза (белок в моче, высокое давление, отёки). Читайте подробнее об отёках при беременности>>>
Это основные показания к применению препарата.
Для чего ещё назначают магнезию при беременности?
Она показана при угрозе выкидыша, в случае гипоксии плода из-за маловодия, при отслойке плаценты.
Если у будущей матери эпилепсия или нарушена работа почек, есть предрасположенность к образованию тромбов, ей также могут назначить прокапать магнезию.
Судороги при эклампсии (осложнение гестоза) — ещё один повод назначить беременной капельницу.
Показанием для применения магния сульфата является также подозрение на патологию головного мозга у ребёнка.
Есть разные мнения насчет того, эффективна ли магнезия при беременности при тонусе матки. Ведь с одной стороны все большее количество врачей начинает считать, что тонус — это не патология, а естественная реакция матки на ее рост. Смотрите подробную статью про тонус матки при беременности>>>
Магния сульфат быстро усваивается миометрием матки и снимает мышечный спазм. Но если началась родовая деятельность, изменился гормональный фон в организме, капельница бессильна. То есть предотвратить преждевременные роды с помощью магнезии нельзя.
Рекомендации Американского колледжа акушерства и гинекологии (American College of Obstetrics and Gynecology
Риски преэклампсии высокой степени:
- первая беременность;
- преэклампсия в предыдущую беременность;
- гипертония или хронические почечные заболевания;
- тромбофиллия в анамнезе;
- многоплодная беременность;
- ЭКО;
- cемейная история преэклампсии;
- диабет 1 и 2 типа;
- ожирение;
- СКВ, АФС;
- возраст старше 40 лет.
Для указанной выше группы рекомендованы малые дозы аспирина, если у пациента хотя бы первый фактор риска.
Риски преэклампсии средней степени:
- Первая беременность.
- Ожирение (ИМТ>30).
- Семейная история преэклампсии (мать или сестра).
- Афро-американская раса.
- Низкий социоэкономический статус.
- Возраст более 35 лет.
- Низкий вес при рождении самой женщины (иные тяжелые осложнения в анамнезе), интервал между беременностями более 10 лет.
Для указанной выше группы малые дозы аспирина показаны, если у пациентки несколько факторов риска.
Для женщин с историей ранней преэклампсии, преждевременными родами до 34 недель или преэклампсией в предыдущую беременность, рекомендуется назначение малых доз аспирина (60-80mg), начиная со сроков, ближе к концу первого триместра.
Противопоказания для назначения аспирина:
- аллергия на препарат;
- язва желудка;
- история недавнего желудочно-кишечного кровотечения, черепно-мозгового кровоизлияния;
- заболевания крови (гемофилия и т. д), тяжелая тромбоцитопения (тромбоциты менее 30×10 в 6ст\л);
- тяжелое заболевания печени с коагулопатией.
Лечение при ретрохориальной гематоме
Лечить ретрохориальную гематому рекомендуется, в основном, потому что только там можно обеспечить реально полный физический покой и отсутствие всяческой нагрузки. Никакие обещания «все время лежать» дома реализовать невозможно — всегда найдется куча неотложных домашних дел, которые захочется сделать — от уборки до стирки. Кроме того, в стационаре в любой момент могут оказать экстренную помощь — внутривенное введение гемостатиков, например. Если возможности лечь в стационар нет, то стоит рассмотреть вариант дневного посещения клиники или же остаться на пару-тройку дней у нас.
Рекомендован постельный режим, при этом с целью восстановления оттока крови советуют лежать, подложив под область таза валик, например из свернутого одеяла. Для профилактики застойных явлений в кишечнике рекомендуется соблюдать диету: исключить бобовые, острые блюда; продукты закрепляющие стул или усиливающие перистальтику кишечника (шоколад, грубая клетчатка). Переполненный газами кишечник давит на беременную матку и повышает тонус матки, чем способствует усилению угрозы прерывания беременности и увеличению размеров гематомы. Также для снижения рисков повышения тонуса матки нужно ограничить употребление крепкого чая и кофе.
Медикаментозная терапия состоит в применении препаратов, улучшающих свертываемость крови, за счет которых останавливается кровотечение, и гематома перестает расти (транексам, дицинон, викасол). Для снятия гипертонуса матки, из-за которого гематома может нарастать, применяются спазмолитики (но-шпа, метацин, свечи с папаверином). С целью нормализации гормональной регуляции в организме применяется метаболическая витаминотерапия. Используются препараты прогестерона. При этом схема и путь введения подбирается врачом индивидуально, это могут быть как препараты для внутримышечного введения (масляный раствор прогестерона), так и свечи (утрожестан, ипрожин), таблетки (дюфастон) или гель (крайнон). Надо заметить, что при появлении кровянистых выделений из половых путей утрожестан продолжают вводить интравагинально. Эффективность его при этом не снижается!
Лечение как правило продолжается от 2 до 4 недель, по показаниям проводится повторно в критические сроки (12–14, 20–24, 28–32, 36–38 недель). Рассасывание гематомы обычно происходит от 2-х до 4-5-ти недель.
Диагностика
Несмотря на то, что подагрический артрит имеет ярко выраженную симптоматику, правильный диагноз при первой атаке удается поставить только 10% больных. В остальных случаях выставляется диагноз других видов артритов. Диагностическими критериями подагры являются:
- острый артрит 1-го пальца стопы;
- наличие крупных и мелких тофусов;
- повышенное содержание мочевой кислоты в крови;
- выявление кристаллов МУН в суставной жидкости и тканях.
При выявлении не менее двух критериев диагноз подагрического артрита считается достоверным.
Лабораторные исследования:
- общий анализ крови – признаки воспаления;
- биохимический анализ крови – содержание мочевой кислоты более 0,32 ммоль/л; повышение уровня С-реактивного белка (признак воспалительной реакции);
- общий анализ мочи;
- исследование синовиальной жидкости методом поляризационной микроскопии – выявление кристаллов МУН и большого количества лейкоцитов.
Инструментальные исследования:
- УЗИ суставов – выявление кристаллов МУН на поверхности хряща и тофусов;
- рентгенография суставов – на ранних стадиях изменений нет; на поздних выявляются костные изменения;
- компьютерная томография (КТ) – выявляет наличие изменений в области позвоночника.
Причина и механизм развития (этиология и патогенез) заболевания
Причиной подагрического артрита является нарушение пуринового обмена. Пурины – это химические соединения, составляющие основу нуклеиновых кислот, необходимых для образования молекул ДНК и РНК. При распаде клеток пурины разлагаются до мочевой кислоты (МК). Последняя попадает в межклеточное пространство и в плазму крови, соединяется там с натрием, образуя соль – моноурат натрия (МУН).
Повышенное содержание уратов в крови (гиперурикемия — ГУ) может быть следствием генетической предрасположенности (почки не выводят МУН полностью), повышенного артериального давления (АД), употребления большого количества животной пищи, алкоголя.
При избытке уратов, когда они уже не могут растворяться в окружающей жидкости (концентрация МУН более 0,4 ммоль/л), соли кристаллизуются, откладываются в суставных и околосуставных тканях и окружаются белковыми кольцами. Такое образование называется тофусом. Высвобождение МУН из тофуса вызывает иммунологическую реакцию: в синовиальной оболочке и суставной жидкости появляется большое количество нейтрофилов (один из видов лейкоцитов, отвечающих за клеточный иммунитет).
Нейтрофилы заглатывают кристаллы МУН, что вызывает выброс провоспалительных (вызывающих и поддерживающих воспаление) цитокинов и развитие острой воспалительной реакции в синовиальной оболочке. Острые атаки в виде синовитов протекают очень болезненно, но не оставляют после себя каких-либо последствий. Длительное хроническое течение заболевания с частыми повторными атаками приводит к разрушению суставного хряща, разрастанию костной ткани, деформации и нарушению функции сустава. Отложение МУН в почках вызывает снижение их функции.
Факторы, способствующие повышению уратов в крови:
- наличие в рационе большого количества мясных блюд, субпродуктов, яиц, спиртных напитков,
- избыточный вес;
- прием некоторых лекарств – мочегонных, аспирина, никотиновой кислоты, лекарств для снижения АД (Конкор) и др.;
- отравление свинцом;
- усиление распада пуринов при заболеваниях крови, псориазе и др.;
- повышение образования пуринов;
- нарушение функции почек и выведения мочевой кислоты.
Что такое магнезия?
Магнезией называют магниевую соль серной кислоты. Она не содержит дополнительных вспомогательных веществ.
Выпускается в виде порошка для приготовления раствора, а также в виде ампул для инъекций.
Есть ещё магнезия в виде жидкости для проведения физиотерапевтических процедур. Обладает сосудорасширяющим эффектом.
Внутривенное введение препарата — самое эффективное. Ведь активное вещество сразу попадает в кровоток и угнетает проходимость нервных импульсов.
Беременным женщинам магнезию могут назначать внутримышечно. Такой способ введения препарата приводит к улучшению состояния где-то через полчаса.
Глицин
Глицин — это простейшая аминокислота, имеющая структуру NH2‑CH2‑COOH. Помимо того, что глицин входит в состав белков, эта молекула выполняет функции тормозного нейромедиатора в центральной нервной системе. Описывают регулирующее действие глицина на активность глутаматных NMDA-рецепторов, ГАМК-эргическое, альфа-адреноблокирующее, антиоксидантное и антитоксическое действие, а также способность к торможению мотонейронов спинного мозга. В связи с этим производитель описывает такие эффекты, как:
- уменьшение психоэмоционального напряжения и конфликтности;
- улучшение настроения;
- нормализация сна;
- повышение умственной работоспособности;
- улучшение социальной адаптации.
Утверждается, что глицин уменьшает выраженность вегетососудистых нарушений, снижает токсическое действие этанола и ряда препаратов на ЦНС, способен уменьшать выраженность общемозговых расстройств и снижать повышенный мышечный тонус.
В связи с этим для глицина указан целый ряд показаний (см. таблицу 3). Этот ноотроп согласно инструкции по применению назначают для приема гиперактивным детям, детям с «вегетативной дистонией», включают в протоколы «метаболической терапии» пациентов с дисплазией соединительной ткани, пациентов с острым ишемическим инсультом. Очень часто пациенты сами решают «попить глицинчик» для улучшения памяти или чтобы пережить стресс. Вы удивитесь, узнав показания к приему глицина, которые предлагает доказательная медицина. Так, согласно материалам Кокрейновской библиотеки, прием глицина:
- может частично улучшать симптоматику шизофрении при добавлении к базисной терапии;
- может оказывать положительный эффект при ишемическом инсульте, но это предположение требует подтверждения;
- в сочетании с другими аминокислотами, наносимый местно, может улучшать заживление трофических язв при сахарном диабете 2‑го типа;
- не может быть использован как препарат для улучшения памяти, защиты печени, профилактики рака и других состояний.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) США зарегистрировало глицин в виде 1,5 %-ного раствора для урологического орошения при проведении трансуретральных хирургических вмешательств.









