Как меняется пупок во время беременности
Содержание:
- Как проводится операция?
- Когда начинает вылезать пупок?
- Профессиональная помощь
- Что делать, если пупок сильно выпирает
- Как не ошибиться, что у ребёнка пупочная грыжа
- Если болит выше пупка
- Методы лечения контагиозного моллюска
- ЛЕЧЕНИЕ
- Как проявляется патология
- Как быстро растут миоматозные узлы?
- От чего зависит форма живота у беременных
- Причины грыжи во время беременности
- Классификация
- ПУПОЧНЫЕ ГРЫЖИ У ДЕТЕЙ
- Почему возникает ДПМ?
Как проводится операция?
Пластика при любой грыже состоит из нескольких этапов:
- доступ (разрез над грыжей или установка портов для лапароскопии)
- выделение и удаление грыжевого мешка
- собственно закрытие дефекта передней брюшной стенки (грыжевых ворот)
При пупочной грыже малых размеров, с размером дефекта до 10 мм, как мы уже говорили, достаточно сделать пластику местными тканями. Чаще всего используем ушивание край-в-край (операция Spitzy) или пластику по Мейо с созданием двойного слоя апоневроза.
Рис. 2. Операция Spitzy. Из Hernia Surgery by V. Schumpelick, G. Arlt, J. Conze, K. Junge. Georg Thieme Verlag, 2019
Рис. 3. Операция Мейо. Из Hernia Surgery by V. Schumpelick, G. Arlt, J. Conze, K. Junge. Georg Thieme Verlag, 2019
При грыжах с дефектом более 2 см считаем обязательным применение сетчатого импланта. Установить его можно в предбрюшинное, ретромускулярное пространство передней брюшной стенки или в брюшной полости. В последнем случае используются импланты со специальным покрытием, препятствующим контакту полипропилена, из которого состоит сетка, с органами брюшной полости для предупреждения спаечного образования спаек.
Рис. 4. Имплантация сетки в предбрюшинное пространство. Из Hernia Surgery by V. Schumpelick, G. Arlt, J. Conze, K. Junge. Georg Thieme Verlag, 2019
Когда начинает вылезать пупок?
Это, в основном, происходит на 24 неделе беременности или позднее. Ребенок начинает активно расти, и это вызывает растяжение живота будущей мамы.
У стройных девушек пупок может не изменять свой внешний вид абсолютно. Возможно, он станет не таким глубоким, но не превратится в выпирающую пуговку. Если Вы поправились во время беременности или же не успели избавиться от лишних килограммов до нее, то, скорее всего, пупок заметно увеличится, но в этом нет ничего страшного. Не нужно паниковать и нервничать по этому поводу. Более того, он может немного разниться по цвету с остальной кожей по всему телу из-за скопления пигмента.
Профессиональная помощь
При гиперкоррекции пупка и живота пациент длительно ощущает боль в абдоминальной области. Избавиться от нее можно путем повторного хирургического вмешательства или благодаря длительному использованию бандажа.
Чтобы предупредить осложнения, обращайтесь только к проверенным пластическим хирургам, которые гарантируют хороший результат.
Игорь Бутко является автором ряда методик по коррекции лица и других частей тела. Врач работает в Москве и Ставрополе. Процедуры проводятся в условиях стерильности. Используются современное медицинское оборудование и безопасный наркоз. Врач определяет порядок действий индивидуально, чтобы минимизировать риск развития осложнений.
Доверьтесь опытному специалисту!
Что делать, если пупок сильно выпирает
При нормальном течении беременности, выпирающий пупок не вызывает дискомфорта. Так же возле него могут появиться небольшие пятна, что тоже является нормой. Пигментация исчезнет после родов через некоторое время. Но иногда пупочная зона начинает приносить дискомфорт, например, боль, покалывания
К таким симптомам нужно отнестись с осторожностью. Если неприятные ощущения не хронические и носят легкий характер, то это может возникнуть из-за растущей матки, которая смещает внутренние органы и давит на брюшные мышцы. Нельзя оставлять без внимания сильные болевые спазмы возле пупочного узла, это может свидетельствовать о грыже
Сопутствующие симптомы:
Нельзя оставлять без внимания сильные болевые спазмы возле пупочного узла, это может свидетельствовать о грыже. Сопутствующие симптомы:
- Зона возле пупка становится твёрдой.
- Проблемы со стулом: запор.
- Сильное выпадание пупочного кольца.
- Тошнота.
- Грыжа может быть наследственной, если подобные проблемы существуют у родителей, то высокий риск возникновения и у детей.
- Носить специальный бандаж.
- Обрабатывать участок пупка кремом.
- Правильно питаться.
- Не поднимать тяжести и не выполнять физические упражнения.
Кроме грыжи болевые ощущения могут свидетельствовать о сбое в работе ЖКТ, хронических заболеваниях, кишечной инфекции
Поэтому важно своевременно выявить причину и устранить ее
Иногда симптомы могут быть спутниками аппендицита. Это встречается редко. В таком случае резко повышается температура, тошнота и сильные боли в правом боку. Нужно сразу же обратиться вызывать скорую.
При подозрении на аппендицит, нельзя заниматься самолечением! Это представляет угрозу для матери и ребёнка. Нужна только квалифицированная помощь.
Как не ошибиться, что у ребёнка пупочная грыжа
Следующих признаков достаточно, чтобы с необходимой достоверностью определить заболевание:
- выпячивание в области пупка, которое уменьшается в размерах или исчезает в лежачем положении.
- боль в животе, возникающая при физической нагрузке и кашле.
- расширение пупочного кольца
Методы диагностики
Методы диагностики у детей не многочисленны и ограничены следующим перечнем:
- осмотр у детского хирурга;
- грыжевого выпячивания;
Заболевания с похожими симптомами
Заболеваний с похожими симптомами не много, их перечень можно ограничить следующими:
- Грыжа белой линии живота;
- Эндометриоз пупка;
- Онкологические заболевания и метастазы опухолей желудка и двенадцатиперстной кишки (преимущественно у взрослых);
Если болит выше пупка
Боль выше пупочной зоны свидетельствует о возникшей патологии. Определить ее можно только после обследования у врача. Но предположить причину можно уже по симптомам:
- Обострение панкреатита. Его можно узнать по опоясывающей боли в верхней части живота и около пупка, пониженному давлению, тошноте и рвоте. Обострение наступает в результате стресса или поедания жирного, острого.
- Холецистит, дискинезия, конкременты в пузыре. Боль начинается в верхней части и может быть опоясывающей. При обострении – боль резкая, при хронической форме тянущая. Помимо болей, есть ощущение горечи во рту.
- Гастрит, язва желудка и двенадцатиперстной кишки. Также наступают боли в верхней области живота.
- Пупочная грыжа. Боль распространяется от центра живота. Помимо этого возникают тошнота и рвота, вздутие, изжога, запор. В области пупка прощупывается шишка округлой или продолговатой формы.
Боль при гастрите сверху
Методы лечения контагиозного моллюска
Лечение контагиозного моллюска должен проводить врач. Не следует самостоятельно пытаться удалить папулы – это может привести к проникновению бактериальной инфекции.
Лечение контагиозного моллюска зависит от ряда факторов, прежде всего, – от стадии развития заболевания, выраженности симптомов и состояния иммунитета больного. Могут использоваться следующие методы:
Инструментальное удаление
Удаление папул может проводиться инструментально, с последующей обработкой ранки антибактериальными средствами.
Кридеструкция
Криодеструкция – это удаление папул с помощью воздействия низких температур. Папулы обрабатываются жидким азотом. Обработанные таким образом ткани замораживаются и отмирают.
Радиоволновое удаление
Папулы контагиозного моллюска могут быть удалены радиоволновым методом (с помощью аппарата Сургитрон) и с помощью лазера.
Элекрокоагуляция
Электрокоагуляция – это воздействие на папулы высокочастотным током. В народе его описывают как «прижигание электричеством». В момент разряда возникает локальное сильное тепловое воздействие, ткани коагулируют, что практически исключает риск проникновение инфекции в месте обработки.
Консервативное лечение
Курс лечения контагиозного моллюска может предусматривать консервативное лечение с помощью мазей и кремов, а также прием противовирусных препаратов (при значительной площади поражения).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
ЛЕЧЕНИЕ
Для полного выздоровления требуется исключительно хирургическое удаление пупочной грыжи. Каким методом будет проводиться вмешательство, врачи решают индивидуально, учитывая:
- локализацию и размер грыжевого образования;
- есть ли осложнения (воспаление, ущемление);
- общее состояние здоровья и возраст пациента.
Врачи нашего Центра отдают предпочтение малоинвазивными методами. Большинство операций (даже при больших послеоперационных грыжах) производится эндоскопическим методом. Такое вмешательство менее травматично для пациента и реже дает послеоперационные осложнения.
ГЕРНИОПЛАСТИКА ПУПОЧНОЙ ГРЫЖИ
Оперативное вмешательство – единственный метод, позволяющий полностью устранить грыжу. С учетом показаний выбирают лапароскопическое вмешательство или открытую полостную операцию. Каждый из методов имеет свои особенности:
- Лапароскопия. В брюшной стенке делается несколько проколов и устанавливается сетка для закрытия грыжевого отверстия. Весь ход операции виден хирургу на мониторе, что обеспечивает максимальную точность вмешательства. Повреждения тканей минимальны, и уже сутки спустя пациента выписывают из стационара.
- Открытая герниопластика. В околопупочной области делается разрез тканей и устанавливается сетка. Применяется, если грыжа в районе пупка достигает очень больших размеров.
Какой способ выбрать, решает хирург. В нашем медицинском центре предпочтение отдается лапароскопической герниопластике, если позволяют показания.
ОСОБЕННОСТИ ЛАПАРОСКОПИИ И ОТКРЫТОГО ВМЕШАТЕЛЬСТВА
Цена удаления пупочной грыжи с помощью закрытого (лапароскопического) метода обычно стоит дороже открытой пластики. Но он имеет ряд преимуществ:
- короткая послеоперационная реабилитация (5-7 суток);
- минимум пребывания в стационаре (1 день);
- болевые ощущения незначительны;
- низкий риск осложнений;
- минимальный косметический дефект.
Цена операции при пупочной грыже открытым методом многим кажется более привлекательной. Но тогда, помимо заметного послеоперационного шва на животе, человек получает ряд неудобств. Прежде всего, это более длительное пребывание в стационаре (минимум 2 дня) и увеличение восстановительного периода до 2 недель. Да и болит разрез намного сильнее, чем небольшой прокол.
Сетка, применяемая для грыжевой пластики, воспринимается организмом как инородное тело, и в раннем послеоперационном периоде возле нее почти всегда скапливается лимфатический экссудат. Это естественная реакция организма. Но если при лапароскопии количество жидкости бывает незначительно и не вызывает беспокойства, то при открытом вмешательстве скопления лимфатического экссудата может быть большим, и его удаляют с помощью пункции.
Как проявляется патология
Пупочная грыжа во время беременности определяется визуально. Патология представляет собой пупковый бугорок, при надавливании на который слышится характерный хлопок. Выпячивание слегка отечное, но при неосложненных формах не болезненное. При напряжении мышц живота образование увеличивается в диаметре. При достижении образованием значительного диаметра отмечается усиление симптомов. Женщина ощущает жжение. У пациентки начинает болеть пупок при дотрагивании. Неприятные ощущения усиливаются при чихании, покашливании, дефекации. Кожа в области выпячивания приобретает синеватый или красный оттенок.
Со стороны пищеварительной системы возникают такие проявления:
- расстройства стула;
- тошнота;
- метеоризм;
- отрыжка;
- потеря аппетита.
На начальных стадиях заболевания выпячивание легко вправляется, исчезает в положении лежа. С увеличением живота образование не вправляется даже в положении лежа, так как матка постоянно оказывает давление на переднюю стенку живота.
Симптомы ущемления
Пупочная грыжа при беременности нередко осложняется ущемлением. Каждая женщина должна знать признаки этого опасного осложнения:
- резкая непреходящая боль, распространяющаяся по всему животу;
- повышение температуры;
- рвота, сопровождающаяся тошнотой и общим недомоганием;
- отсутствие отхождения газов — метеоризм;
- вздутие живота;
- невозможность вправления выпячивания;
- покраснение и отек образования.
Даже при слабой выраженности вышеописанных признаков следует немедленно обратиться за медицинской помощью, так как с каждой минутой интенсивность симптомов может нарастать.
Как быстро растут миоматозные узлы?
Стоит отметить, что возникнув, миоматозные узлы могут в течение длительного времени никак не проявлять себя, сохраняя небольшие размеры. В этом случае при миоме не растёт живот
Более того: практически отсутствуют клинические проявления заболевания, обращающие на себя внимание женщины и заставляющие обратиться к гинекологу. Однако, если гормональный фон не стабилизируется, а соответствующее лечение не проводится, новообразования могут начать рост ― и нередко он бывает достаточно интенсивным
За год они могут увеличиться на несколько сантиметров в диаметре. Что же влияет на скорость их роста?
- показатели метаболизма пациентки;
- уровень изменений гормонального фона;
- деятельность иммунной системы;
- тип миоматозного узла: быстрый рост происходит при большом количестве сосудов в нём;
- расположение миоматозного узла: новообразования, находящиеся в мышечном слое, развиваются не так интенсивно, как субмукозные.
От чего зависит форма живота у беременных
Животик у будущих мам при беременности растёт из-за роста малыша, увеличения матки и количества околоплодных вод. Обычно первые изменения объёмов живота становятся заметны к 12-й неделе беременности, более явными они становятся к 20-й неделе. При первой беременности, когда мышцы передней брюшной стенки не растянуты, или если у женщины хорошо «накачан пресс», живот может быть почти незаметен и на 20-й неделе.

В норме в этом сроке дно матки расположено чуть ниже пупка, в 24 недели – на его уровне, в 28 недель – на 2-3 сантиметра выше. К 38-й неделе беременности матка достигает нижнего отростка грудины и рёберных дуг — это самый высокий её уровень. Затем матка немного опустится — и ребёнок будет находиться чуть ниже и ближе к полости малого таза.
Эти изменения не должны пугать будущую маму, потому что они физиологичны и готовят малыша к родам. Интересно, что при практически одинаковой высоте расположения дна матки на 32-й и 40-й неделях окружность живота на 40-й неделе будет на 8-10 сантиметров больше, чем была в 32 недели. Это объясняется ростом малыша и тем, что матка вместе с ним немного опустилась вниз.
 |
— Правильно оценить высоту расположения дна матки, сопоставить её с объёмом живота и сроком беременности может только врач во время приёма, — так комментирует тему, которую мы обсуждаем, заведующая организационно-методическим отделом Екатеринбургского клинического перинатального центра, врач акушер-гинеколог Ольга Владимировна Перевозкина.
Ольга Владимировна также обратила наше внимание на то, что никакой научной основы для определения пола малыша по форме живота мамы не существует, а то, что сегодня может обсуждать медицина с доказательных позиций, касается только размеров живота беременной женщины и их отклонений в большую или меньшую сторону. На какие признаки в форме и размерах животика будущей маме нужно обратить внимание и при необходимости обсудить свои опасения с врачом:
На какие признаки в форме и размерах животика будущей маме нужно обратить внимание и при необходимости обсудить свои опасения с врачом:
Причины грыжи во время беременности
В период вынашивания ребенка мышцы брюшной стенки живота женщины вынужденно испытывают большую нагрузку, что в конце концов негативно сказывается на их тонусе. Это значит, что все будущие мамочки находятся в группе повышенного риска по приобретению грыжи. В основном при беременности встречается два вида неприятного дефекта: пупочная и паховая грыжа.
Причин, по которым живот беременной женщины может обезобразить пупочная грыжа, несколько:
- склонность (если грыжа была у женщины в детстве, но потом самостоятельно исчезла, риск ее повторного появления уже во время беременности достаточно велик);
- слабые, лишенные здорового тонуса мышцы живота, которые «сдаются» под натиском растущей матки;
- большой плод или беременность несколькими малышами;
- большая масса тела женщины еще на этапе планирования материнства;
- многоводие.
Паховая грыжа при беременности встречается гораздо реже, чем пупочная. Однако если женщина готовится стать мамой не в первый раз, риск развития именно такой патологии для нее существенно увеличивается. Развитию грыжи в паху у представительниц слабого пола в «интересном» положении могут также поспособствовать сильный кашель, хронические запоры, поднятие тяжелых предметов и физическая нагрузка.
Классификация
Пупочная патология может возникнуть и после родов, и во время кесарева сечения. Особенности ее развития целесообразно рассмотреть подробнее.
Устранить пупочную грыжу возможно только при помощи хирургического вмешательства. Причем для того чтобы избежать защемления, сделать операцию нужно будет как можно быстрее. Хирургическое вмешательство проводится под местным наркозом, а продолжительность составляет около часа. При отсутствии осложнений пациентку выписывают домой на следующие сутки.
После родов
Послеродовая пупочная патология — явление нередкое. Даже если беременность прошла нормально и завершилась удачными родами, то образовавшееся выпячивание не пропадает и даже может образоваться сразу после появления ребенка на свет.
Какие меры следует предпринимать при данном раскладе, зависит от характера проявлений, степени тяжести патологии и фактора, явившегося причиной ее возникновения.
После кесарева сечения
Пупочное выпячивание может образоваться после кесарева сечения. Вероятность его появления возрастает в первую неделю после операции. При нагрузке на мышцы появляется риск ущемления органов брюшной полости.
Пупочное выпячивание может образоваться после кесарева сечения.
Пупочная грыжа у роженицы после кесарева может возникнуть по следующим причинам:
- в результате распространения инфекции вокруг шва;
- при нарушении стула (запор);
- во время напряжения мышц живота;
- при наличии гематомы в области шва, в результате образования которой происходит расхождение мышц;
- во время нарушений пищеварительной системы в результате несоблюдения правил питания;
- в результате повышения внутрибрюшного давления.
Предрасполагающими факторами, способствующими образованию пупочной грыжи, являются эндокринные нарушения, предыдущие хирургические операции и повторная беременность. Иногда неподходящими для организма оказываются хирургические нити, после при применения которых у женщин возникает нагноение.
Иногда неподходящими для организма оказываются хирургические нити, после при применения которых у женщин возникает нагноение.
В редких случаях осложнение в виде пупочной грыжи возникает в результате неправильно проведенной операции. Распространенная хирургическая ошибка — некачественное соединение мышечной ткани после рассечения.
ПУПОЧНЫЕ ГРЫЖИ У ДЕТЕЙ
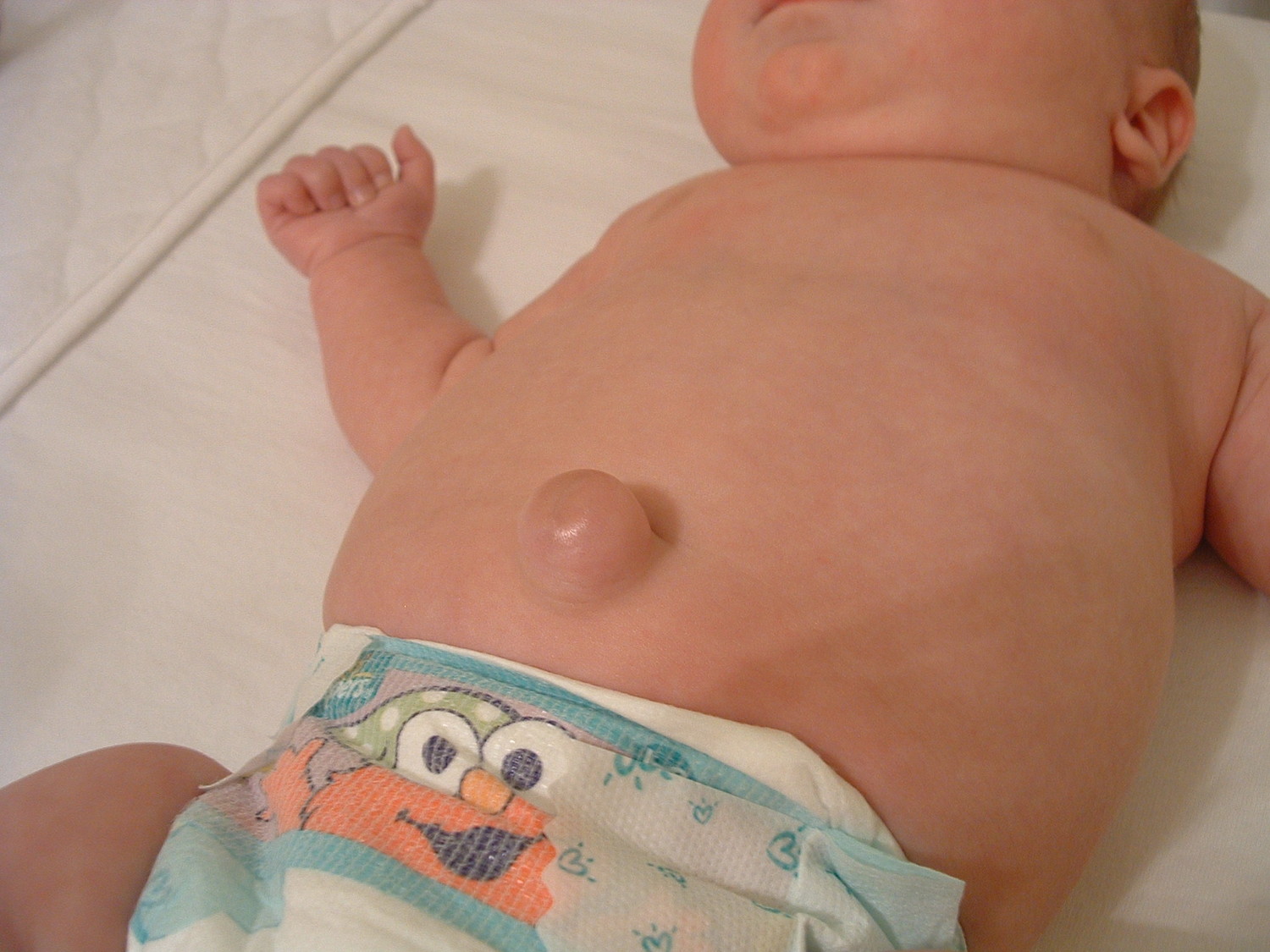
В детском возрасте также встречаются врожденное и приобретенное грыжевое выпячивание.
Врожденная грыжа случается из-за того, что мышцы пупочного кольца после отсечения пуповины не могут полноценно сократиться. Это встречается, когда у новорожденного есть аномалии распределения коллагена в соединительной ткани. Тогда кольцо совсем не закрывается или происходит неполное закрытие. Чаще такая патология наблюдается у недоношенных и у новорожденных с низкой массой тела.
Приобретенные грыжи могут возникать у ребенка в любом возрасте из-за частого повышения внутрибрюшного давления в результате длительного плача, газообразования или постоянного натуживания при частых запорах. Повышает риск грыжеобразования врожденная слабость пупочного кольца.
ДИАГНОСТИКА
У ребенка, как и у взрослого, пупочную грыжу легко диагностировать по внешним признакам. Родители обращаются к врачу, когда замечают у детей припухлость около пупка, которая увеличивается при крике или натуживании во время дефекации. Размер небольшой: от горошины до маленького яблока. При легком надавливании она исчезает.
Диагноз «грыжа» подтверждает педиатр или хирург после пальпации живота малыша. На ощупь определяется расхождение пупочного кольца.
В большинстве случаев детские пупочные грыжи имеют бессимптомное течение. Но иногда случается пристеночное ущемление небольшого участка кишечной стенки. Это нарушает прохождение кала по петлям кишечника. В стенках кишечника много нервных волокон, поэтому состояние сопровождается болями. Ребенок становится беспокойным, много плачет, отказывается от еды.
ЛЕЧЕНИЕ ПУПОЧНОЙ ГРЫЖИ У ДЕТЕЙ
В раннем детском возрасте пупочные грыжи могут излечиться без хирургического вмешательства, поэтому до 5 лет, если нет дополнительных нарушений, операция на пупочной грыже не проводится. Поводом для хирургического вмешательства у дошкольников считается только пристеночное ущемление с появлением болей.
Если патология не беспокоит ребенка, то родителям объясняют, как лечить грыжу пупка консервативными методами. В список рекомендаций включены:
- Гимнастика. Эффективны упражнения «Уголок» и «Велосипед», укрепляющие мышцы живота.
- Массаж области пупка. Улучшает кровообращение и стимулирует сокращение пупочного кольца.
- Диета для предотвращения запоров (подбирается с учетом возраста). Если ребенок маловесный, то в меню включаются продукты для наращивания веса тела.
Как правило, грыжи излечиваются до наступления школьного возраста. Если этого не произошло, то показана операция при пупочной грыже с помощью ушивания кольца.
Техника такого вмешательства несложная:
- делают небольшой надрез над или под пупком;
- накладывают кисетный шов.
Если лечение грыжи у дошкольника не было проведено, то операцию делают в школьном возрасте. Часто применяют аутопластику – пересаживание собственных тканей организма.
Почему возникает ДПМ?
О факторах риска информации немного. Диастазу передних мышц живота покорны все возрасты и оба пола. Обычно ДПМ возникает от сочетания двух причин: слабости передней стенки живота и высокого внутрибрюшного давления. Слабость передней стенки вызывают генетически обусловленные дефекты структуры
или слабость передних мышц живота. Из-за этого ДПМ может возникнуть даже у
У
ДПМ развивается с возрастом, при наборе и резких колебаниях веса или в случае, если они слишком усердствуют на тренировках, выполняя подъемы корпуса, чтобы укрепить свою переднюю стенку. Как правило, ДПМ у мужчин появляется на пятом — шестом десятке, белая линия растягивается выше пупка. ДПМ также встречается у 39% пожилых рожавших женщин, перенесших операцию брюшной полости, и у 52 урогинекологических пациенток в менопаузе. Впрочем, насколько риск диастаза связан с возрастом или этнической принадлежностью, пока неясно. Исследований на эту тему мало, и объемы выборок невелики.
Внутрибрюшное давление зависит от физических нагрузок и позы. Оно возрастает в результате сокращения косых и поперечных мышц при кашле, смехе, мочеиспускании, дефекации и деторождении.
Беременность — безусловный фактор риска развития ДПМ, особенно при
в это время. Во втором триместре беременности он встречается почти у всех и в послеродовой период сохраняется у 35 — 60% женщин. Во время беременности вес матки увеличивается с 40 до 1000 г, а объем — с 4 до 4000 мл. В результате мышцы живота растягиваются, особенно прямая. На 38 неделе беременности
на 115%, изменяется угол их прикрепления к белой линии. Растянутые мышцы слабеют.
Норвежские
наблюдавшие за тремя сотнями первородящих женщин с 21-й недели беременности до 12 месяцев после родов, полагают, что ДПМ чаще развивается у матерей, которые чаще 20 раз в неделю поднимают тяжести. Под «тяжестью» они подразумевают ребенка, которого носят на руках. Другие потенциальные факторы риска: возраст, рост, средний вес до беременности, набор веса во время беременности, вес ребенка при рождении, синдром доброкачественной гипермобильности суставов, а также общие тренировки и специальные упражнения для мышц живота и тазового дна, выполняемые в течение 12 месяцев после родов — на вероятность развития ДПМ не повлияли.
специалисты также не обнаружили связи между ДПМ и возможными факторами риска: индексом массы тела до беременности, весом ребенка при рождении, окружностью живота, поднятием тяжестей, заботой о ребенке и регулярными физическими упражнениями.









