Маловодие при беременности
Содержание:
- Что делать женщине при маловодии?
- Клинические признаки
- Симптомы ЗППП
- Лечение маловодия
- Толщина воротникового пространства и толщина шейной складки
- Чем опасно маловодие при беременности? Последствия для ребенка
- Симптомы маловодия
- Чем грозит маловодие при беременности?
- Чем и как лечат маловодие при беременности
- Маловодие: особенности патологии у беременных и ее разновидности
- Симптомы маловодия при беременности
- Тенденция к маловодию при беременности: как определить?
- Чем опасно маловодие при вынашивании ребенка
- Амниотический индекс нарушен: что делать дальше
- Чем опасно маловодие и каковы его причины?
- Требуется ли лечение?
Что делать женщине при маловодии?
Еще во время планирования беременности будущая мать должна ознакомиться со всеми возможными недугами, встречающимися во время вынашивания ребенка. Как правило, акушер-гинеколог, который наблюдает женщину во время беременности, проводит с ней профилактические беседы. Поэтому внимательная будущая мама будет очень трепетно относиться к своему состоянию. Как только женщина заметит, что у нее есть симптомы маловодия, ей нужно незамедлительно обратиться к врачу, чтобы приложить все усилия для того чтобы сократить возможность возникновения осложнений как у матери, так и у ребенка.
Важно! Для беременной женщины очень важно знать о возможных осложнениях и их последствиях, но главное, не впадать в панику из-за каждого «подозрительного» признака, которые женщины склонны придумывать. Иначе нервный срыв такой мамочке обеспечен
Самое главное во время беременности, соблюдать рекомендац3ии врача, вовремя делать нужные обследования и больше отдыхать.
Клинические признаки
В большинстве случаев, особенно на ранних сроках беременности, маловодие не вызывает развитие клинических признаков патологического процесса. На более поздних сроках при тяжелом течении патологического процесса могут появляться следующие симптомы:
- Сухость во рту.
- Общая слабость различной степени выраженности.
- Тошнота.
- Отставание роста матки (объем живота увеличивается медленно и не соответствует сроку беременности).
- Ограниченная подвижность плода, что является прямым следствием уменьшения количества околоплодных вод.
- Периодические боли внизу живота, которые преимущественно имеют тянущий характер. Появление ощущений дискомфорта на поздних сроках беременности обычно провоцирует шевеление плода.
В большинстве случаев маловодие при беременности обнаруживается во время планового профилактического осмотра женщины у врача гинеколога. Он оценивает окружность живота, проводит гинекологический осмотр, а также назначает соответствующие лабораторные, инструментальные и функциональные исследования.
Симптомы ЗППП
Все ЗППП имеют свои специфические симптомы, но есть и общие признаки, которые укажут на наличие инфекционной болезни, передающейся половым путем:
- Нехарактерные выделения из половых органов мужчины и женщины, анального отверстия или уретры. Они могут быть желтоватыми, сероватыми, густой консистенции, с «творожистыми» вкраплениями и никогда не бывают прозрачными.
- Зловонный запах. Считается первым признаком заболеваний, передающихся половым путем, особенно характерен для инфекций бактериальной этиологии. Большинство ЗППП – это воспаления с образованием гнойного экссудата, что и провоцирует появление признака.
- Чувство жжения и зуд разной интенсивности. Присутствует в области паха и на гениталиях, у женщин может беспокоить внутри влагалища. Один из признаков, которые точно свидетельствуют о прогрессировании воспаления.
- Болевой синдром. Для ЗППП это нехарактерный признак, чаще он отсутствует. Но периодически может беспокоить женщин внизу живота, мужчин в области яичек и промежности. Боль во время секса, рези и ощущение жжения во время опорожнения мочевого пузыря – явный признак наличия воспаления в мочеполовой системе.
- Высыпания на коже. Характерны только для некоторых заболеваний, передающихся половым путем. Могут поражать не только область расположения наружных половых органов, но и все части тела. Самым ярким примером служат шанкры, которые являются признаком сифилиса.
- Увеличение лимфатических узлов. Это неспецифический симптом, просто подтверждается факт наличия патологического очага в организме – так лимфатическая система реагирует на воспаления. Увеличиваться могут сначала паховые лимфоузлы, затем, если отсутствует лечение, признак распространяется на другие узлы.
Лечение маловодия
Маловодие можно привести в норму терапевтическими методами, однако самолечением заниматься запрещается. После постановки диагноза женщина должна сдать на анализ кровь, мочу и мазок. Делаются УЗИ, кардиотокография. Все перечисленное помогает определить тяжесть маловодия и состояние плода. В зависимости от причины дефицита жидкости определяется схема лечения.
- При нарушении обмена веществ или ожирении показана диета, витаминные комплексы и препараты, восстанавливающие плацентарное кровоснабжение.
- Когда причиной становится вирусная инфекция, назначаются препараты для устранения патологических микроорганизмов.
- При нарушении плодного пузыря делаются попытки предотвратить заражение ребенка. В этом случае женщина ложится на сохранение. Если малыш уже переношен, то делается прокол и с помощью специальных препаратов вызываются роды.
Перечислены не все случаи возможного лечения, это определяется в каждом случае индивидуально.
При маловодии женщине часто делается УЗИ, чтобы отследить динамику лечения. Если срок беременности уже подходит к концу, то могут быть вызваны преждевременные роды.
Когда консервативное лечение не дало положительного результата, а уровень околоплодных вод продолжает снижаться, то чаще всего делается кесарево сечение. Также оно может быть сделано и по достижении 38-й недели.
Если обнаружено маловодие при беременности, нужно обратить внимание на рацион питания. Женщине рекомендовано есть несколько раз в день
В рацион должны входить необходимые минералы, питательные вещества и витамины. В меню включаются только натуральные продукты.
Жирная, острая и соленая пища исключается. Необходимо снизить количество сахара и соли
Важно воздержаться от продуктов, содержащих ароматизаторы, консерванты или красители. Разрешается пить слабый чай, а кофе и любые спиртные напитки полностью исключаются
Маловодие успешно лечится, если заболевание обнаружено вовремя. При своевременной медицинской помощи женщина может доносить плод до 38 недель. При этом ребенок появится на свет совершенно здоровым. Самый неблагоприятный прогноз – 2–3-й триместр (если одновременно диагностируется задержка развития). При несоблюдении рекомендаций врачей, нарушении постельного режима или отсутствии терапии дефицит околоплодной жидкости может стать причиной гибели ребенка.
Для предотвращения развития маловодия женщинам еще до зачатия рекомендуется пройти полное обследование
При подтверждении беременности важно встать на учет и регулярно проходить осмотр у гинеколога. Дефицит околоплодных вод может быть вызван стрессами, физическими нагрузками, поэтому они должны быть полностью исключены
https://youtube.com/watch?v=dMaK6skaqUo
Толщина воротникового пространства и толщина шейной складки
Воротниковая зона (воротниковое пространство, шейная прозрачность от англ. nuchal translucency) – полость, наполненная лимфой, с одной стороны ограниченная мягкими тканями, с другой – кожей шеи плода. При нормальном течении беременности образуется и остается только до конца формирования собственной лимфатической системы, после «запуска» которой весь излишний ликвор удаляется, и объем пространства уменьшается.
Измеренная с помощью УЗИ толщина воротникового пространства (ТВП) является одним из основных ранних маркеров хромосомных (и не только) аномалий во время проведения первого скрининга. Имеет диагностическое значение при выполнении следующих условий:
- срок гестации: 11+3 – 13+6 недель;
- КТР (копчиково-теменной размер): 45-84 мм.
Методика измерения толщины воротникового пространства:
-
сканирование производится в сагиттальной плоскости (делит тело человека на две симметричные зеркальные части), плод должен «лежать» на спине;
- на экране должна помещаться только голова и верхняя часть грудной клетки плода;
- плод должен плавать в амниотической жидкости, а не быть прижатым к одной из стенок матки;
- изображение плода должно занимать не менее 60-70% площади экрана;
- голова плода не должна быть прижата к груди или откинута назад – в этих случаях итоговое значение ТВП будет соответственно меньше или больше, чем реальное;
- калиперы («крестики» на УЗИ-мониторе, с помощью которых производится измерение) устанавливаются по внутреннему краю кожи и внешнему краю мягких тканей;
- расстояние измеряется в самом широком месте полости;
- предпочтительно трансабдоминальное исследование, но при трансвагинальном точность несколько выше.
Врач, проводящий УЗИ, должен иметь большой опыт подобных измерений. Ведь не секрет, сколько нервов будущим мамам стоят лишние полмиллиметра, превращающие радостное ожидание в ужас неизвестности. А мнительным особам надо обязательно помнить, что увеличение толщины воротниковой зоны – лишь один из маркеров патологии, просто требующий дополнительных исследований.
Широкое распространение измерение ТВП получило в СНГ в середине 90-х годов. Вместе с несколькими другими показателями оно позволяет выявить от 87% хромосомных аномалий плода на 11 неделе до 82% на 13 неделе при 5% ложноположительных результатов.
Хромосомные аномалии, определяемые с помощью ТВП:
- трисомии (синдромы Дауна, Эдвардса, Патау);
- синдром Тернера.
Нехромосомные аномалии и дефекты развития, на которые может указывать увеличенный показатель ТВП:
- врожденная диафрагмальная грыжа;
- врожденные пороки сердца;
- омфалоцеле;
- скелетные дисплазии;
- синдром Смита-Лемли-Опица;
- ассоциация VACTERL.
Нормальным считается ТВП не более, чем 2,2 – 2,8 мм в зависимости от срока беременности. В настоящее время метод определения пограничных значений меняется с абсолютных величин (на территории СНГ это >3мм) на относительные. Современные УЗИ-аппараты идут в комплекте с программным обеспечением, которое учитывает накопленную статистику измерений в зависимости от КТР, срока гестации и возраста матери
Раса и национальность родителей не учитывается (для прогноза это неважно, хотя некоторые различия в средней толщине воротниковой зоны у разных народностей есть). Кроме абсолютных цифр программа сразу подсчитывает вероятность хромосомных аномалий в формате 1 : N, где N – количество плодов без отклонений при таких же показателях
При дальнейшем развитии плода воротниковая зона либо регрессирует за счет оттока ликвора, либо превращается в отек ткани или шейную гигрому.
Чем опасно маловодие при беременности? Последствия для ребенка
Выраженное маловодие может привести к тяжелым осложнениям. Из-за недостатка околоплодной жидкости образуются сращения между кожей ребенка и амнионом. По мере роста они становятся похожи на нити и тяжи, которые способны пережать пуповину, что станет причиной внутриутробного недостатка кислорода. Очень редко такие соединительнотканные тяжи способны обвить части тела и привести к уродству или ампутации конечности.
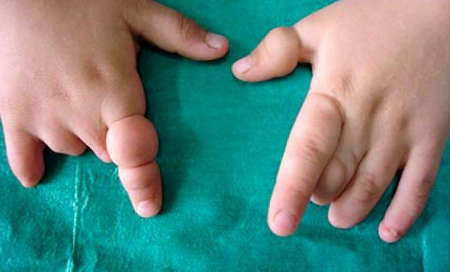
Маловодие может негативно сказаться на процессе родов и привести к осложнениям, касающихся ребенка:
- первичная слабость родовой деятельности из-за отсутствия плодного пузыря;
- внутриутробное кислородное голодание плода;
- неправильное положение ребенка;
- пережатие пуповины и гибель плода.
Также возможно развитие послеродового кровотечения из-за остатков ткани плаценты или плодных оболочек в матке.
Симптомы маловодия
- боли живота, которые обостряются во время шевелений ребенка;
- отставание размеров высоты стояния матки, которые не соответствуют сроку беременности;
- недостаточные для срока размеры окружности живота;
- ухудшение общего состояния беременной;
- повышение артериального давления.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению маловодия
10
Гинеколог
Гинеколог-эндокринолог
Онкогинеколог
Врач высшей категории
Оленская Виктория Леонидовна
Стаж 27
лет
Медцентр ОН КЛИНИК на Цветном бульваре
г. Москва, Цветной б-р, д. 30, корп. 2
Цветной бульвар
390 м
Трубная
540 м
Сухаревская
920 м
8 (499) 519-37-05
9.8
Гинеколог
Маммолог
Гирудотерапевт
УЗИ-специалист
Врач высшей категории
Мамедова Роксана Зиатдиновна
Стаж 16
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (495) 185-01-01
9
Акушер
Гинеколог
Печинина Лариса Саидбековна
Стаж 38
лет
Медицинский центр Он Клиник на ул. Трёхгорный Вал
г. Москва, ул. Трёхгорный Вал, д. 12, стр. 2
Улица 1905 года
790 м
Краснопресненская
1.2 км
Баррикадная
1.6 км
8 (495) 185-01-01
10
Гинеколог
Репродуктолог (ЭКО)
Врач высшей категории
Лапкина Ирина Анатольевна
Стаж 20
лет
Кандидат медицинских наук
Медцентр Медквадрат на Каширском ш.
г. Москва, Каширское ш., д. 74, стр. 1
Каширская
2.8 км
Каширская
3 км
8 (499) 519-35-25
9.8
Акушер
Гинеколог
Врач высшей категории
Новик Светлана Ивановна
Стаж 26
лет
Столичная Медицинская Клиника на Сретенке
г. Москва, ул. Сретенка, д. 9
Сретенский бульвар
410 м
Сухаревская
500 м
Тургеневская
530 м
8 (499) 519-34-80
9.7
Гинеколог
Врач высшей категории
Жуковская Татьяна Ивановна
Стаж 42
года
Спектра ул. Курина
г. Москва, ул. Герасима Курина, д. 16
Славянский бульвар
450 м
Пионерская
720 м
Филевский парк
1.5 км
8 (499) 116-78-96
8.9
Акушер
Гинеколог
Маммолог
Врач высшей категории
Магомедова Зарема Абдулмуталимовна
Стаж 22
года
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
8 (495) 185-01-01
8.7
Акушер
Гинеколог
Врач первой категории
Шулакова Екатерина Игоревна
Стаж 12
лет
Нова Клиник (NOVA Clinic), филиал Юго-Западный
г. Москва, ул. Лобачевского, д. 20
Юго-западная
2.1 км
Нова Клиник (NOVA Clinic), филиал Хамовники
г. Москва, ул. Усачева, д. 33, стр. 4
Спортивная
10 м
Лужники
350 м
Фрунзенская
1.5 км
8 (495) 185-01-01
8 (495) 185-01-01
9.2
Акушер
Гинеколог
Гинеколог-эндокринолог
Врач высшей категории
Мальцева Марина Вячеславовна
Стаж 21
год
Клиника Московский доктор
г. Москва, ул. Коктебельская, д. 2, корп. 1
Бульвар Дмитрия Донского
500 м
Улица Старокачаловская
800 м
Клиника Московский доктор
г. Москва, Балаклавский пр-т, д. 5
Чертановская
150 м
8 (499) 969-29-32
8 (499) 969-26-27
10
Акушер
Гинеколог
УЗИ-специалист
Гинеколог-эндокринолог
Врач высшей категории
Гутникова Виктория Яковлевна
Стаж 25
лет
Кандидат медицинских наук
Медицинский центр ЕвроМед на Маяковской
г. Москва, ул. Красина, д. 14, стр. 2
Маяковская
870 м
Пушкинская
1.3 км
Баррикадная
1.4 км
8 (495) 185-01-01
Чем грозит маловодие при беременности?
- Маловодие при беременности может вызвать довольно много осложнений. Если вод недостаточно, стенки матки начинают сильно сжимать плодный пузырь, что оказывает излишнее давление на ребенка
- При этом малыш будет находиться в согнутом состоянии в неудобной и неестественной для него позе. Такое развитие событий приводит к искривлению позвоночника у ребенка и косолапости, а также кожные покровы могут срастись с плодной оболочкой
- Кроме того могут образоваться симонартовые связки, которые обвивают плод и ограничивают его движения, могут даже привести к увечьям
- Если эти связки обовьют пуповину, ребенок будет недополучать питательные вещества, может появиться гипоксия плода, нарушение кровотока, что повлечет за собой задержку в развитии и возможно даже гибель плода
- Околоплодные воды, к тому же, защищают малыша от внешней среды, которая может нанести ему вред, и их недостаток приведет к ненадежной защите или ее отсутствию
- При недостатке вод шейка матки на родах может медленно раскрываться, родовая деятельность становится слабой. Схватки болезненные, но недостаточно сильные. После родов может возникнуть кровотечение
Умеренное маловодие можно сказать никогда не имеет негативного влияния на ребенка, если, конечно же, будет скорректирован режим питания и образ жизни беременной.
Чем и как лечат маловодие при беременности
Какую именно помощь при маловодии будут оказывать беременной и ребенку, зависит от серьезности положения и самочувствия матери и ребенка. Если беременность уже перешла во второй триместр и явные симптомы маловодия не беспокоят женщину, гинекологи часто занимают выжидательную позицию и наблюдают за развитием событий.
Если у беременной в третьем триместре установлен гипертонус матки, а симптомы олигогидрамниона выражены ярко, то женщине чаще всего предлагают госпитализацию вплоть до родов.
Но в любом случае беременной будет необходимо временно изменить свой образ жизни: предпочесть постельный режим, полностью исключить стрессы, не переутомляться и изолироваться от любых негативных внешних факторов. Могут быть назначены препараты, которые улучшат кровоснабжение матки и плаценты, а также необходимые витамины. При гипертонусе матки доктор назначит средства-токолитики.
Когда причиной маловодия становится инфекция, беременной будет необходимо принимать либо противовирусные, либо антибактериальные препараты. И, конечно, будут пролечены сопутствующие заболевания, которые спровоцировали дефицит амниотической жидкости. При этом главные усилия гинеколога будут направлены на то, чтобы продлить беременность до нормального развития плода.
Случается и так, что лечение не дает ожидаемых результатов, и объем околоплодных вод не пополняется, а снижается, и ребенок начинает чувствовать себя все хуже. В таком случае врачи предпринимают преждевременные роды — как правило, путем кесарева сечения.
Если роды при беременности с маловодием начались самостоятельно, всегда существуют риски слабого течения родовой деятельности, из-за чего у плода может возникнуть состояние внутриутробной гипоксии (нехватки кислорода). Тогда акушер-гинеколог может принять решение о стимуляции родовой деятельности.
При положительном исходе лечения кесарево сечение у беременной с маловодием назначается в плановом порядке — его проводят, когда срок гестации достигнет 38 недель.
Маловодие: особенности патологии у беременных и ее разновидности
Околоплодными водами принято называть специальную амниотическую жидкость. Именно она отвечает об обеспечении полноценной жизни малыша в животе матери.
В ней присутствуют все полезные вещества, благодаря которым он может беспрепятственно двигаться (плавать, кувыркаться, переворачиваться), дышать, питаться и, конечно, расти:
- гормоны;
- соли;
- витамины и минералы;
- белки, жиры и углеводы;
- биологически активные вещества;
- кислород.
В амниотическую жидкость выделяются все продукты обмена ребенка (его моча, слизь и т. д.), поэтому она периодически обновляется (в последние месяцы беременности почти каждые три часа).
Помимо питания, околоплодные воды выполняют еще одну важнейшую функцию: они защищают малыша от возможных инфекций, от травм или любых других неблагоприятных воздействий окружающей среды.
В ходе развития беременности потребности плода меняются. Это влияет и на количество околоплодных вод: на ранних сроках их сначала немного, но потом, особенно к третьему триместру, уровень в норме повышается до 1000-1500 мл.
Правда, перед самыми родами количество жидкости может снизиться вдвое, что свидетельствует о скором финале беременности.
Маловодие как патология
При недостаточном количестве околоплодных вод врачи говорят о маловодии.
Это значит, что их объём по каким-то причинам уменьшается (для ориентиров берутся нормы показателей, которые характерны для определенного срока).
Такой диагноз специалист может поставить вам после процедуры УЗИ, так как именно на этом исследовании оценивается уровень амниотической жидкости с помощью специальных индексов (ИАЖ).
При недостаточном количестве околоплодных вод о возможных негативных последствиях или исходе заболевания можно будет говорить, в зависимости от того, в какой период беременности возникла патология.
Наиболее опасными считаются второй и третий триместры, потому что по мере роста ребенку требуется все больше простора для свободного движения, а также питания и кислорода.
Разновидности патологии на ранних и поздних сроках
Маловодие может проявляться в разные периоды беременности, поэтому различают раннюю и позднюю патологию.
Ранняя форма.
Раннее маловодие диагностируется на сроке от 16 до 20 недель. В это время проблема, скорее всего, обуславливается тем, что плодные оболочки функционально несостоятельны.
Маловодие на поздних сроках.
Выявляется после 26 недели, может вызываться различными причинами и способно привести к серьезным осложнениям. Иногда раннее маловодие просто переходит в позднее.
Помимо этого, патология еще классифицируется на отдельные виды по степени тяжести протекания:
состояние умеренного маловодия ‒ считается не диагнозом, а симптомом, за которым следует вести наблюдение. В этом случае отклонение от нормы в количестве жидкости является совсем незначительным.
Врачи утверждают, что такое состояние не оказывает негативного воздействия на здоровье и благополучие ребенка, поэтому паниковать не стоит.
Обычно при диагностировании умеренного маловодия женщину отправляют на подтверждение (на другой аппарат УЗИ).
Также доктор будет следить за тем, как себя чувствует малыш, все ли с ним в порядке, проверяя сердцебиение, состояние плаценты, показатели развития и т. д.
- Если почти у трети беременных женщин диагностируется умеренный уровень маловодия, и эта ситуация не считается критической, то другая разновидность патологии – выраженная ее форма ‒ может потребовать уже радикальных мер и медицинского вмешательства.
- При постановке такого диагноза женщину обычно кладут в стационар под наблюдение врача. Подобное отклонение чревато очень сильными осложнениями для беременности.
Иногда врачи говорят о динамическом или функциональном маловодии.
Это выражается в том, что на одном сроке УЗИ может показывать сниженный уровень количества околоплодных вод, а через несколько недель – его возвращение к норме.
Такое временное явление обычно возникает под действием внешней среды и проходит само по себе. Медики характеризуют его, как функциональное расстройство или нарушение, а не как патологию.
В медицине также известно такое явление как «ятрогенное» маловодие.
Это патология, вызванная приемом лекарственных препаратов (а именно, индометацина и некоторых других).
Если причина проблемы неизвестна, то врачи констатируют идиопатическое маловодие.
При стойкости маловодия на разных сроках беременности отклонение свидетельствует о возможности серьезных последствий.
Симптомы маловодия при беременности
При умеренном маловодии никаких характерных симптомов для этого состояния практически нет, его можно обнаружить только на УЗИ. При выраженном маловодии наблюдаются следующие симптомы:
- Беременная матка уменьшается в размерах, особенно если есть результаты предыдущего обследования. Во время обследования врачом-акушером обнаруживается, что окружность живота уменьшается, а также становится меньше высота стояния дна матки.
- Движения ребенка приносят беременной болезненные ощущения.
- Иногда ощущаются боли ноющего характера в нижней части живота.
- Общее состояние беременной ухудшается (ее тошнит (не путать этот признак с ранним токсикозом), она быстрее устает, во рту ощущается сухость).
Тенденция к маловодию при беременности: как определить?
Женщина может быть склонна к маловодию при беременности в следующих случаях:
- будущая мать курит
- беременность многоплодная
- у женщины есть нарушения обмена веществ в организме
- присутствуют аномалии в развитии плодного пузыря
- гестоз — токсикоз на поздних сроках
- обезвоживание организма из-за рвоты или диареи
- имеется бактериальная или вирусная инфекция
- женщина страдает сахарным диабетом
- наличие хронических заболеваний у будущей матери
- перенашивание беременности
- имеются пороки почек плода
- было маловодие в предыдущие беременности
Контроль набора веса при маловодии
Если вы попадаете в категорию риска, врач назначит вам дополнительные обследования и анализы, чтобы вовремя выявить отклонения от нормального объема околоплодной жидкости и как можно раньше приступить к лечению.
Чем опасно маловодие при вынашивании ребенка
Данная патология является источником многих трудностей при вынашивании беременности. В случаях, когда околоплодных вод не хватает, стенки матки ближе соприкасаются с плодным мешком, это чревато повышением давления на ребенка — он расположен в некорректном положении с физиологической точки зрения. Из-за этого у малыша возможны проблемы с позвоночником, возможно развитие косолапости, примыкание кожного покрова к оболочке плода. Кожный покров ребенка в данной ситуации становится морщинистым и обретает сухость, кожа постоянно подвергается трению. Просто представьте себе мучения малыша, тело которого покрыто ссадинами и мозолями.
В случаях, когда околоплодных вод не хватает, во время родов шейка матки раскрывается медленно и родовая деятельность делается слабо развитой. При этом схватки более болезненны, а их эффективность достаточно мала. Уже после появления на свет малыша у матери могут возникать маточные кровотечения.
Также существует опасность прерывания беременности (чаще встречается при выраженном маловодии). У беременных с этой патологией гораздо чаще, чем у других рожениц, роды начинаются раньше положенного срока.
Еще одна опасность, которая подстерегает женщин с низким уровнем околоплодных вод — гипотрофия плода (то есть недостаток в весе). При умеренном маловодии дети с таким отклонением рождаются у 20% мам, страдавших маловодием, а при выраженном — у 75%.
Еще отмечаются случаи гипоксии плода (то есть острый недостаток воздуха у ребенка). Чаще встречается при выраженном маловодии у 20% детей.
Амниотический индекс нарушен: что делать дальше
Отклонение от нормы индекса околоплодных вод провоцирует нарушения развития плода, поэтому при несоответствии показателей необходимо тщательное наблюдение у гинеколога в период всей беременности. Заниматься самолечением нельзя, поскольку на кону стоит безопасность матери и ребенка. И лишь квалифицированная помощь врачей и соблюдение всех их предписаний гарантируют успешный исход для здоровья обоих.
Традиционно применяются антибиотики для восстановления функций гиподинамики, иммуномодуляторы при наличии инфекции, а также мочегонные препараты.
При умеренном маловодии или многоводии женщине необходимо выполнять следующие рекомендации:
- приём Курантила, Актовегина (по назначению врача);
- ограничение физических нагрузок;
- здоровое питание и соблюдение режима;
- приём витаминного комплекса;
- терапия, предупреждающая развитие инфекционно-воспалительных процессов;
- при переношенной беременности – стимуляция родов.
Чем опасно маловодие и каковы его причины?
Причины маловодия
- Патология развития амниона (водной оболочки плода), его недостаточное функционирование, часто маловодие является причиной фетоплацентарной недостаточности.
- Маловодие часто сопровождает пороки развития ребенка, например, патология развития почек или головного мозга).
- К развитию маловодия может привести внутриутробном инфицировании.
- Маловодие может возникать при гестозах и экстрагенитальной патологии матери (артериальная гипертония, ожирение, патология почек)
- При переношенной беременности может возникать маловодие из-за старения плаценты и оболочек плода.
Требуется ли лечение?
Медицинские мероприятия, направленные на устранение маловодия различной степени, начинают уже после первого выявления снижения количества околоплодной жидкости. Чтобы не упустить время и предотвратить негативные последствия для будущего малыша и мамы. Как лечить маловодие, специалист решает индивидуально в зависимости от причин и тяжести патологии.
Что делать женщине?
При первичном обнаружении сниженного объема амниотических вод будущей маме назначаются витамины и препарат для улучшения микроциркуляции «Курантил» в течение месяца. Курирующий беременность доктор расскажет, что делать при маловодии беременной женщине, как ей питаться, какой образ жизни вести.
Чем лечат и в каких случаях?
Лечение маловодия в стационаре проводят при установленном снижении амниотической жидкости на протяжении трех динамических ультразвуковых обследований. При патологии плаценты, которую возможно увидеть и на первичном исследовании, а также заметных пороках развития, женщину следует госпитализировать.
В стационаре патологии беременности лечение назначают в зависимости от причины:
- витаминные препараты (аскорбиновая кислота и группы В);
- диета с повышенным содержанием белковых, минеральных и растительных компонентов;
- постельный режим при угрозе выкидыша или подтекании вод;
- средства для улучшения кровоснабжения плаценты (Актовегин, Курантил);
- симптоматическая терапия основного заболевания беременной, вызвавшего состояние со сниженным количеством амниотических вод (гипертонической болезни, диабета, ревматоидного артрита, болезни сердца, щитовидной железы и сосудистой патологии);
- антибиотики при инфекционной патологии;
- прерывание беременности при несовместимых с жизнью патологиях плода;
- вскрытие околоплодных оболочек для вызова родов при переношенной беременности;
- кесарево сечение при выраженном маловодии и признаках увеличивающейся гипоксии плода.









