Опрелость под подгузником у новорожденных
Содержание:
- Экссудативный диатез у детей
- Профилактика аллергической реакции на попке
- Советы доктора Комаровского
- Глистные инвазии
- Как лечить шишки на ягодицах
- Кто такой доктор-ортопед?
- Доктор Комаровский советы
- Основные причины раздражений у младенцев
- Профилактика опрелостей кожи под подгузником
- Синдром раздраженного кишечника (СРК)
- Терапия
- Как вылечить опрелости у малыша?
- Народные средства от раздражения на попе у новорожденного
- Симптоматика
- Красная попа от подгузников: что делать для профилактики покраснений?
- Чесотка
- Нарушение правил использования одноразовых подгузников
- Причины сыпи на попе
- Причины высыпаний у малыша
- Аллергия на яблоки у ребенка
Экссудативный диатез у детей
Предрасположенность к аллергии у ребёнка «достаётся по наследству» от родителей. Если оба родителя — аллергики, то и вероятность аллергических реакций у ребёнка возрастает до 50%. Диатез у грудного ребёнка и детей постарше является ничем иным, как атопическим (аллергическим) дерматитом.
Это воспаление кожи, в основе которого лежат аллергические реакции на определённые аллергены. Диатез на щёках у ребёнка, (он же — атопический дерматит), возникает на пищевые аллергены — например, после того, как малыш полакомился шоколадкой.
Диатез у грудных детей может возникать и из-за погрешностей в питании кормящей матери. Не сдержалась кормящая мамочка, съела апельсин или клубнику, через несколько часов после кормления появляется диатез у ребёнка на щёках, шее, диатез на ногах у ребёнка, других частях тела. Кстати, большинство аллергиков «начинают» именно с пищевой аллергии!
Как вылечить диатез у ребёнка? Исключить потенциальные аллергены. При первых проявлениях аллергического дерматита — принять сорбент Энтеросгель. Препарат эффективно и быстро выведет аллергены из организма, предотвратив грозные осложнения.
Профилактика аллергической реакции на попке
При аллергическом характере покраснения попы важно быстро выявить раздражитель и исключить его из жизни грудничка. Для этого обращаются к врачу, который назначит анализ крови, подтверждающий аллергию
Меры профилактики развития аллергических реакций на попе:
кормящим мамам строго соблюдать рацион питания;
при кормлении грудничков смесями выбирать продукт, соответствующий возрасту, от проверенных производителей;
вводить новые продукты осторожно, малыми дозами, проверять реакцию грудничка;
гигиенические средства, стиральные порошки, памперсы выбирать гипоаллергенные, качественные, детскую одежду после стирки проглаживать;
тщательно убирать комнату, не давать скапливаться пыли, на открытых окнах установить сетки.
Выявив аллерген, предупредить всех близких, что данный продукт опасен для ребенка, использовать его нельзя.
Советы доктора Комаровского
Ниже описаны советы как избежать появления сыпи на попе у ребенка, от популярного педиатра Евгения Комаровского:
Необходимо защищать ребенка от сильной потливости, то есть не нужно его сильно укрывать одеялами и одевать много одежды.
Не допускайте, чтобы кожа ребенка контактировала с аллергенами
Если у ребенка есть аллергия на определенный вид памперсов, кремов, средств гигиены, продуктов или смесей, то нужно заменить их на те, которые подходят малышу.
Ребёнок должен пить определенное количество воды каждый день, в зависимости от возраста.
Влажность воздуха в комнате ребёнка должна колебаться от 50% до 70%, а температура должна быть не ниже 22 °С.
Важно соблюдать правила гигиены ребенка. Нужно вовремя менять памперс и подмывать малыша после каждого испражнения.
Глистные инвазии
Паразиты – это очень распространенная проблема у деток раннего возраста. Как правило, у деток от одного года до семи лет фиксируются острицы. Их классические симптомы:
Покраснение вокруг ануса. Зуд в области заднего прохода. Плохой ночной сон (именно ночью паразиты проявляют активность)
Повышенное внимание ребенка к анальному отверстию (малыш может постоянно почесывать его). Появление на коже проявлений аллергии, в частности, шелушащихся, красноватых участков
Иногда родители могут рассмотреть паразитов в кале ребенка. Они выглядят, как небольшие белые ниточки, длиной всего в два – четыре миллиметра. Справиться с острицами не так уж и сложно, но, скорее всего, придется пролечиться всей семье.
Как лечить шишки на ягодицах
В независимости от того, по какой причине у вас возникли болезненные уплотнения после уколов, лечить их все равно нужно. «Заниматься самолечением, особенно при „свежих“ инфильтратах, точно не стоит, так как любой инфильтрат может как рассосаться, так и нагноиться. Сразу объясню, что такое „свежий“ инфильтрат. Это уплотнение, которое вы обнаружили сразу после инъекции или он не старше 14 дней. Если инфильтрату 1-2 месяца и более, то вероятность его нагноения достаточно мала, но и вероятность его полного рассасывания также стремится к нулю», — замечает специалист.
Если дело не дошло до абсцесса, то можно обойтись довольно простыми средствами — использованием гелей, мазей и компрессов. «Какое конкретно лекарственное средство необходимо вам, кратность и длительность его применения, определяет врач на очном приеме после осмотра и проведения необходимых методов обследования (УЗИ мягких тканей)», — говорит доктор.
В домашних условиях гематомы и инфильтраты можно лечить безопасными средствами. «Допустимо умеренное массирование места инъекции, выполнение приседаний и применение холодных компрессов на место отека в первые 1-2 дня после его появления», — напоминает Булат Юнусов.
«Шишки после уколов можно лечить йодной сеточкой, но лучше пойти на прием к врачу-хирургу, чтобы он назначил физиотерапию», — рекомендует врач-терапевт.
Физиотерапию назначают как дополнение к основному лечению, что позволяет сократить его сроки. Среди наиболее эффективных методов отмечают:
- Электрофорез — проникновение в кожу и мягкие ткани лечебных препаратов под воздействием электрического поля.
- УВЧ. «Это лечение инфильтрата непрерывным либо импульсным ультравысокочастотным электрополем», — комментирует доктор одной московской клиники.
- Фототерапия. Облучение проблемных зон ультрафиолетовым светом в узком или широком диапазоне.
Кто такой доктор-ортопед?
Ортопедический врач является специалистом врача в диагностике, лечении, профилактике и реабилитации расстройств, травм и заболеваний опорно-двигательной системы организма. Костно-мышечная система включает кости, нервы, суставы, связки и сухожилия. Другими словами, когда у вас болит рука и запястье, ступня и лодыжка, колено, плечо и локоть, шея, спина и бедра, вам следует обратиться к врачу-ортопеду.Ортопедические врачи используют как хирургические и нехирургические средства для лечения костно-мышечной системы вашего тела. Нехирургическое лечение может включать использование медикаментов, физических упражнений и других видов реабилитации или альтернативных методов лечения. Ортопедические врачи специализированы для лечения всех аспектов костно-мышечной системы, однако многие ортопедические врачи специализируются в конкретных областях, такие как руки, плечо, локоть, позвоночник, бедро, колено или стопа и голеностопный сустав.
Доктор Комаровский советы
Известный детский врач – доктор Комаровский составил список правил, придерживаясь которых родители должны при появлении сыпи:
Следить за оптимальной температурой в помещении. Для этого влажность воздуха в комнате ребёнка должна колебаться от 50 до 70%, а температура должна быть не ниже 22°С.
Не допускать контакта кожи с аллергенами, если таковые были выявлены. При необходимости сменить средства по уходу, памперсы, игрушки и пр
на те, что подходят вашему ребенку.
Не давать ребенку постоянно потеть от массы одеял и одежды.
Питьё не должно ограничиваться.
Следить за рационом малыша, и не допускать приема аллергизирующих продуктов.
Важно соблюдать правила гигиены ребенка, начиная с первых дней его жизни.
Не держать ребенка все время в памперсах – только в крайнем случае. Кожа в них не дышит.
Основные причины раздражений у младенцев
Чтобы успешно справиться с проблемой и вылечить детскую попу, нужно определить причину возникновения высыпаний или покраснения.
Потница
Из-за несовершенства работы потовых желез и чрезмерного укутывания грудничка на попе может появиться потница – сыпь, которая приводит к воспалению кожи и общему покраснению. Могут возникать разные виды высыпаний – красные, заполненные белой или желтой жидкостью. При недостатке гигиены поврежденная кожа нередко инфицируются. Возникает чаще всего у грудничков, которых постоянно перегревают, не дают коже проветриваться и просыхать.
Опрелости
Красные пятна, которые сливаются и покрывают иногда всю попу и бедрышки, появляются из-за постоянного контакта с мочой, калом. Усиливают воздействие тесная одежда, постоянное ношение памперсов, под которыми кожа не дышит.
Крапивница
Один из видов дерматита – крапивница, имеет чаще всего аллергическую природу. Это небольшие пятна – волдыри, слегка приподнятые над кожей. Причины возникновения разные – от внешнего контакта с химическими и гигиеническими средствами до употребления опасных для грудничка веществ внутрь с молоком или смесями.
Грибок
Грибковые инфекции могут вызвать серьезные проблемы у малыша. С грибком на коже придется бороться специальными средствами, которые выпишет врач. Провоцируют размножение грибка высокая влажность и температура, то есть перегрев, редкая смена пеленок и подгузников.
Кал
Если у грудничка частый стул, попу нужно быстро мыть после каждой дефекации, чтобы исключить длительный контакт кожи с калом. После дефекации анус моют, дают коже просохнуть – пусть малыш помашет ножками и побудет на воздухе.
После мытья попу осторожно промокают, тереть нежные слизистые и кожу вокруг нельзя. Микротравмы – удобное место для размножения микробов и появления покраснения
Профилактика опрелостей кожи под подгузником
Максимально эффективные манипуляции по предотвращению появления опрелостей, включают в себя:
-
Частую смену подгузников после актов дефекации и мочеиспускания для того, чтобы снизить воздействия мочи и кала на кожу. Рекомендации по частоте смены подгузников у детей заключаются в: смена каждые 2 ч для новорожденных детей, а для грудничков старше 1 месяца -каждые 3–4 ч.
-
Длительные и регулярные воздушные ванны. Таким способ можно избежать избыточной влажности под подгузником.
-
Уменьшение трения кожи новорожденного о подгузник и одежду.
-
Нормализацию температуры и влажности воздуха.
-
Своевременные подмывания ребенка после акта дефекации должны проводиться под проточной водой, а не в ванночках.
-
Купание новорожденных должно быть регулярным, в теплой воде (37–40° C),, с применением небольшого количества деликатного, не раздражающего косметического моющего средства (рН которого должен быть нейтральным).
-
Использование средств с выраженными барьерными свойствами, которые способствуют сохранению нормальной гидратации рогового слоя и поддержанию местного иммунитета. Средством выбора для детей грудного возраста является 5% декспантенол.
Синдром раздраженного кишечника (СРК)
Синдром раздраженной толстой кишки является полиэтиологическим заболеванием и представляет собой функциональные нарушения кишечника. При таком состоянии может нарушиться моторика стенок толстой кишки, секреторные процессы и всасывание.
К причинам возникновения раздражения в заднем проходе этой патологии у детей относится:
- нарушенная деятельность нервной и вегетативной систем;
- патологическое изменение микрофлоры (дисбактериоз);
- стрессы;
- психологические расстройства;
- недостаточно витаминизированное питание.
Очень часто, родители пренебрегают советами педиатров и кормят детей большим количеством мучных продуктов, дают им кофе и много шоколада. Но ведь не зря все эти продукты педиатры советуют ограничивать, а кофе совершенно противопоказано к употреблению до 16 лет. На фоне принятия в пищу таких продуктов и напитков может возникнуть синдром раздраженной толстой кишки и раздражение в заднем проходе.
Но даже в том случае если симптомы полностью соответствуют вышеописанным, не следует ставить самостоятельно такой диагноз, как синдром раздраженной толстой кишки. Симптом раздраженной толстой кишки имеет схожие симптомы с болезнью Крона, язвенными колитами. Именно по этой причине при таких признаках необходимо сразу обратиться в стационар.
Если точно установлен синдром раздраженной кишки, лечение раздражения в заднем проходе назначается педиатром. Если присутствует понос, то для приема выписываются антидиарейные препараты, при поносе — закрепляющие лекарства.
Терапия
Возникла стрептодермия, чем лечить? Даже в тех случаях, когда изначальное обследование было проведено педиатром, подобрать терапию может только дерматолог. Доктора в данной области имеют понятие о лекарственных средствах узкой сферы действия.
Первым этапом является ограничение рациона питания ребёнка. Курс лечения представляет собой также отказ от водных процедур, которые могут спать причиной распространения заболевания. Здоровые зоны на кожных покровах следует промывать раствором из ромашки, а до повреждённых запрещается и вовсе дотрагиваться.
Заболевшему необходимо корректно подобрать гардероб, из которого нужно убрать элементы одежды из синтетики и шерсти.
Формирующиеся на коже волдыри врачи советуют лопать продезинфицированной иглой, после чего гнойник следует отрабатывать два раза в день. Здоровые участки кожных покровов промываются борным раствором.
Если на коже появляются корочки, то они должны быть отработаны антибактериальными гелями или мазями.
В более сложных ситуациях может быть назначено множество иных медикаментов:
- антибиотики при стрептодермии тетрациклинового или левомицетинового ряда,
- средства, не допускающие появление аллергической реакции,
- средства, направленные на улучшение иммунной системы организма,
- витаминные препараты,
- жаропонижающее.
Набор медикаментов в обязательном порядке должен быть оговорён с доктором. При правильно подобранном лечении симптоматика исчезает через неделю, однако после устранения тяжёлой формы могут остаться шрамы. Вот как выглядит стрептодермия.
как выглядит стрептодермия
Как вылечить опрелости у малыша?
На первой стадии лучшим лечением является правильный уход. При появлении опрелостей у новорожденного главное — не допустить развития заболевания и перехода на следующую стадию. Еще раз прочитайте правила профилактики и следуйте им, без исключений.
Вы соблюдали гигиену, но вопрос, как убрать опрелости у новорожденного на попе или в другом месте, все же встал? Присмотритесь внимательно к одежде малыша, его косметике, средству для стирки. Если что-то вызывает у вас сомнения в качестве — меняйте.
Для обработки опрелостей у новорожденных на первой стадии используйте присыпку. Йод, зеленку и другие похожие средства не рекомендуется применять для этих целей без консультации с врачом — они могут привести к ожогам.
В начале второй стадии, когда появляются небольшие мокнущие трещинки, для лечения опрелостей у малышей можно применять растительные отвары с подсушивающим эффектом, такие как ромашка, череда, кора дуба. Отвары добавляются в ванночку при купании, но только после того, как вы убедитесь, что у малыша нет аллергии на это растение. Для этого нанесите раствор на небольшой кусочек кожи и подождите несколько часов.
Если дело зашло дальше, и вы наблюдаете сильную опрелость на попе у новорожденного или в другом месте, обращайтесь к педиатру. Он осмотрит маленького пациента и расскажет, чем его лечить.
Читай нас на
Народные средства от раздражения на попе у новорожденного
Любое самостоятельное лечение должно начинаться только после консультации с детским врачом. Иначе можно добиться противоположного эффекта, и, в конечном итоге, получить более запущенный вариант высыпаний на коже младенца.
Среди народных средств от раздражения на попе у новорожденного, одним из самых распространенных и действенных является применение ванночек с добавлением настоев лаврового листа и ромашки. В сочетании настои из этих двух растений дают противоаллергенный и антисептический эффект. Добавлять отвар следует непосредственно перед началом купания.
Можно пользоваться отварами и настоями ромашки, череды, календулы, чистотела – в этом случае использование таких ванночек преследует не гигиеническую а лечебную цель. Поэтому достаточно делать их сидячими, не обязательно в травяной отвар полностью окунать малыша. Но следует учитывать склонность ребенка к аллергии, если она есть, то лучше воздержаться от такого способа борьбы с кожными высыпаниями.
При выборе необходимой травы для ванночек, нужно учитывать свойства растения. В данном случае родителей должны интересовать анитбактеральные и подсушивающие качества. К примеру, таковыми обладает дуб. Чтобы приготовить целебный отвар нужно взять 100 грамм коры дуба и залить литром кипятка. Проварить в течение 15 минут, а потом оставить настаиваться 2 часа. Общий объем довести кипяченой водой до трех литров, а затем в теплом виде использовать при подмывании.
Помогут и компрессы из заваренного льняного семени. Их нужно прикладывать к местам, где появляется опрелость. Эвкалипт, тысячелистник, шалфей и лавровый лист при регулярном использовании помогут справиться с детскими высыпаниями.
Симптоматика
Если возникла стрептодермия, лечение какое? Перед тем как узнать способы лечения, давайте выясним симптомы. Заболевание у детей проходит в крайне тяжёлых формах:
- температура до 39С,
- отравление,
- большие лимфоузлы.
Текстура кожи может отличаться в соответствии с формой патологии:
- Поверхностная. Изначально на коже образуются красные пятна. Через пару дней они переходят в волдыри с определённой жидкостью внутри. Волдыри вырастают до двух см в диаметре, после чего происходит их разрыв. В этой области образуются
желтые корочки. После этого происходит заживление кожи в этой области, а патология развивается дальше. - Сухая стрептодермия. Эта форма, как правило, бывает у мальчиков. На кожных покровах формируются светлые и розовые пятна диаметром до 5 см. Они находятся повсюду на теле. После их исчезновения могут остаться шрамы.
- Стрептококковая заеда. Патология распространяется именно на уголки губ; с ней сталкиваются при дефиците витамина В. На коже образуются небольшие трещины, доставляющие дискомфорт. Спустя какое-то время они формируются в гнойнички, которые покрываются коркой. Ребёнок с трудом потребляет пищу, так как это вызывает болевые ощущения.
- Панариций. В той ситуации, когда стрептококк распространяется на область около ногтей, развивается панариций. С таким заболеванием, как ни странно, чаще сталкиваются дети в раннем возрасте, грызущие ногти.
- Стрептококковые опрелости. Данная форма патологии свойственна для детей, находящихся на грудном вскармливании. Пузырьки образуются в складках кожи.
Понимая, как начинает развиваться стрептодермия у детей, лечение которое требует своевременного своевременного обращения к дерматологу и осуществления терапевтических действий, нельзя терять ни минуты. Если постоянно откладывать поход к врачу, то патология может перерасти в хроническую форму, а прийти к окончательному излечению будет практически невозможно.
стрептодермия, лечение
Красная попа от подгузников: что делать для профилактики покраснений?
Избежать появления под памперсом высыпаний, раздражения и красных прыщей можно в том случае, если соблюдать несложные профилактические меры:
Необходимо минимизировать контакт нежной кожи малыша с остатками испражнений. Для этого рекомендуется подмывать ребенка каждый раз после процесса дефекации, использую чистую теплую (не горячую!) воду
После окончания гигиенических процедур нужно осторожно промокнуть паховую область и попу ребенка мягким хлопковым полотенцем. При этом нужно избегать резких трущих движений, так как они могут стать причиной новых раздражений
Кожа крохи должна дышать. Для этого рекомендуется сократить время ее контакта с памперсами, ограничиваясь использованием этих средств только ночью и во время прогулок. Кроме того, ежедневно желательно оставлять малыша без одежды на 10-20 минут для обеспечения притока свежего воздуха к коже( воздушные ванны)
Необходимо менять подгузник через каждые 1–3 часа в течение дня и, как минимум, один раз ночью, а также в случае его выраженного загрязнения
Необходимо уделить особое внимание выбору подходящих подгузников
Желательно остановить свой выбор на одноразовых трехслойных, выполненных из гипоаллергенных материалов
Также важно подобрать подходящий размер: использование слишком большого памперса может привести к протеканию, а слишком маленький будет натирать нежную кожу. На возникновение красной сыпи под подгузником влияет характер питания новорожденного
Дети, находящиеся на естественном грудном вскармливании, реже страдают от раздражения, чем малыши, которых кормят смесями. Это обусловлено разницей в составе детских экскрементов: у младенцев, которые получают материнское молоко, каловые ферменты имеют меньшую активность, вследствие чего снижается вероятность развития раздражения.
Для стирки вещей малыша (в том числе – тканевых пеленок, если вы используете их) нужно пользоваться специальными детскими стиральными порошками и кондиционерами, которые не вызывают раздражение.
Следите за температурой и влажностью в помещении, где находится младенец. Если в комнате слишком тепло и/или влажно, вероятность того, что у ребенка на попе возникнут опрелости и покраснение, возрастает.
Важная роль отводится использованию подходящего крема или мази для подгузников от красноты. Чтобы защитить малыша от раздражения, опрелостей и покраснений, вы можете воспользоваться средством торговой марки «Ла-Кри» – Кремом под подгузник. Его негормональный состав, в который входят такие активные компоненты, как оксид цинка, пантенол, масло жожоба, масло ши, пчелиный воск и экстракт солодки, обеспечивает деликатный уход за паховой зоной и ягодицами крохи. В результате использования данного средства кожа малыша получает необходимую защиту от раздражений, сохраняет свою мягкость и бархатистость. Состав крема совершенно безопасен, поэтому данным средством можно пользоваться с первых дней жизни крохи.
Соблюдение этих простых правил поможет вам защитить нежную попу младенца от появления красной сыпи, сохранить ее кожу нежной и здоровой.
Чесотка
Чесотка — это очень заразная кожная болезнь, которая поражает людей разных возрастов. Возбудителем чесотки является кожный паразит — чесоточный зудень. Это крохотный, незаметный на глаз клещ, который проделывает ходы в поверхностных слоях кожи, вызывая нестерпимый зуд.
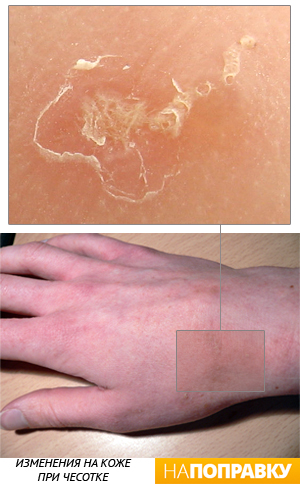
Сквозь поврежденную кожу легко проникает бактериальная инфекция, что может сопровождаться гнойными заболеваниями кожи.
Новорожденные дети могут заразиться чесоткой при близком контакте с больными взрослыми и другими детьми. На теле грудничка появляются мелкие пятна и едва заметные полоски — ходы, которые очень сильно чешутся и беспокоят ребенка.
Наиболее часто поражаются стопы, ладони, кожа промежности. Диагностику и лечение чесотки проводит врач дерматолог. Обычно назначаются специальные кремы, которыми должны пролечиться все члены семьи.
Нарушение правил использования одноразовых подгузников
Качественные одноразовые подгузники при правильном использовании сами по себе не являются фактором, провоцирующим пеленочный дерматит. Скорее наоборот, быстро впитавшись в подгузник, моча не контактирует с кожей и не раздражает ее.
Но, тем не менее, если подгузник недостаточно хорошо и быстро впитывает мочу, кожа малыша на протяжении длительного времени остается влажной, что способствует возникновению опрелостей.
Вероятность появления пеленочного дерматита возрастает, если подгузник долго не менять. При переполнении сорбирующие свойства подгузника снижаются, и моча дольше контактирует с кожей. Оптимальная частота смены подгузника — раз в 3-4 часа и сразу после дефекации. Иногда, несмотря на достаточно частую смену подгузников, опрелости все равно могут появляться у детей с очень чувствительной или склонной к аллергическим реакциям коже.
Причины сыпи на попе
Причинами часто становятся:
- Инфекции с сыпью: скарлатина, корь, краснуха, менингококковая инфекция, везикулопустулез, ветряная оспа.
- Аллергическая сыпь и крапивница – возникает при контактах с аллергеном: им может быть шерсть, пыль, лекарства, порошки, некорректный прикорм.
- Болезни крови и сосудов: чаще других возникает тромбоцитопеническая пурпура, обусловленная нехваткой тромбоцитов. Определенной локализации сыпи при этом нет, появляется на ягодицах, ступнях, асимметричная. Геморрагический васкулит – асептическое воспаление мелких сосудов с поражениями некоторых органов; сыпь часта на голени и стопах, ягодицах, возвышается над кожей, склонна к слиянию, часта картина интоксикации, лихорадка, боли в суставах ног. Наиболее частым проявлением васкулита является появление сосудистой сетки из капилляров. Гемофилия – нарушается свертывающая система крови, характеризуется высыпаниями синяков, болеют мальчики.
- Сыпь при несоблюдении должной гигиены: потница – временное функциональное состояние кожи ребенка, которое является естественной реакцией организма на повышенное потоотделение. Обычно локализация в местах складок. Сыпь точечная, зудящая, в виде пузырьков. Опрелости – на фоне гиперемии красные язвочки и эрозии, чаще в складках кожи и подколенной области, высыпания на попе. Почему возникает: в подгузнике за счет теплообмена всегда тепло, что благоприятно для развития микрофлоры. Здесь избыток влаги. Влажная зона легко подвержена раздражению. Отсутствие доступа свежего воздуха меняет уровень рН, за счет чего среда в подгузнике меняется на щелочную и образуется аммиак, который негативно воздействует на нежную кожу ребенка.
Токсическая эритема – встречается у половины новорожденных, сыпь в виде желтых пятен 1-2 мм, окруженные красным ободком, могут быть одиночные или на всем теле, на ягодицах. Особенно интенсивно появляется на 2 день жизни, затем постепенно исчезает самостоятельно.
Розеола розовая – вирусная инфекция. У ребенка первые 3 дня нет никаких проявлений, кроме высокой температуры. На 3 день появляется розовая сыпь, диаметром 3-5 мм – по телу, на ягодицах. Напоминает коревую краснуху, но интоксикации нет. Проходит заболевание само, строго на 6-е сутки, оставляя после себя пожизненный иммунитет.
Причины высыпаний у малыша
Заболеваний, при которых на попе младенца может появиться сыпь очень много, однако чаще всего причиной является пеленочный дерматит. Иногда это состояние называют словами «раздражение» и «потница».
Другие болезни, которые вызывают покраснение:
- Аллергия.
- Псориаз и экзема.
- Корь, ветрянка, краснуха.
- Стрептодермия.
- Грибковое поражение кожи.
Иммунитет малыша защищен антителами мамы, которые передавались во время вынашивания, а также попадают с молоком при кормлении. Поэтому вероятность инфекционных заболеваний не такая уж и большая, но она есть.
Именно риск инфекционной этиологии сыпи делает эту проблему актуальной.
Раздражение у грудничка
Первой и самой частой причиной покраснения на попе является пеленочный дерматит. Способствуют его развитию особенности кожи младенца:
- Несовершенство кожного покрова.
- Несформированная система потоотделения.
В местах, где имеются кожные складки, происходит избыточное потоотделение. Неопытные мамы стараются укутать и согреть ребенка, вызывая дополнительное образование пота.
В местах, где кожа имеет избыточную влажность, происходит раздражение, возникает воспалительный процесс.
Проявляется пеленочный дерматит следующим образом:
- Кожа на попе может быть просто красной.
- Иногда возникают мелкие точки, обильно покрывающие попу.
- В тяжелых случаях формируется мокнутие, кожа повреждается, появляется прозрачное отделяемое.
Красное пятно
Если на коже ребенка появились крупные красные пятна, то помимо раздражения следует подумать и о других возможных состояниях:
- Аллергия.
- Стрептодермия.
- Экзема и псориаз.
Многие дети уже с рождения предрасположены к развитию аллергических реакций. На коже это состояние может проявляться атопическим дерматитом или крапивницей. Последний симптомокомплекс известен всем — на коже возникают характерные волдыри. А вот атопический дерматит вполне может выглядеть как красное пятно. Обычно прослеживается связь с тем или иным аллергеном.
Стрептодермией называется поражение кожи стрептококком. Это состояние довольно тяжелое и требует назначения антибиотиков. Может развиваться уже на имеющемся пеленочном дерматите. При стрептодермии, кроме кожных симптомов, обычно страдает и общее состояние: повышается температура, ребенок становится плаксивым и раздражительным.
Экзема и псориаз — одни из самых распространенных дерматологических заболеваний, которые могут возникать уже у малышей. Поражаться кожа может и на попе. Однако в отличие от раздражения при этих болезнях кожа сухая и даже шелушится. Диагностикой патологии занимается врач дерматолог. Заболевания имеют наследственную природу и могут передаваться от родителей.
Мелкие красные точки
Мелкая сыпь на коже тоже может быть при простом раздражении. Но иногда этот симптом может быть тревожным проявлением вирусных заболеваний:
Если мама не кормит малыша грудью, то риск возникновения этих болезней у него увеличивается, ведь антитела не передаются с молоком.
Защититься от таких проблем помогают прививки, другого профилактического средства не существует.
Кожа у новорожденного красная
У новорожденного малыша сразу после рождения может быть красная кожа. Гиперемия выражена в разной степени на различных участках дермы. Локальное покраснение кожи после рождения за несколько дней проходит самостоятельно и не требует лечения.
Причина заключается в том, что кожа адаптируется к условиям внешней среды.
Аллергия на яблоки у ребенка
Аллергия на зеленые яблоки встречается намного реже, чем на красные. Поэтому при выборе фруктов для детей отдавайте предпочтение таким сортам, как «симиренко», «антоновка», «белый налив», «папировка», «юнга». Употребление плодов в сыром виде вызывает аллергию чаще, чем яблоки, подвергшиеся термической обработке. Поэтому лучше всего давать ребенку печеные, паровые или вареные фрукты с удаленной кожицей.
Особое внимание нужно уделить возможной аллергии на яблоки у грудничка. Многие мамы выбирают этот фрукт в период прикорма
Чтобы избежать появления аллергической реакции, рекомендуется вводить яблоки в рацион младенца не ранее полугодовалого возраста. Сначала предпочтение стоит отдавать исключительно пюрированным плодам, и только тогда, когда организм малыша привыкнет к новой пище, разрешается давать ребенку в небольших количествах кашицу из сырого тертого яблока.
Аллергия на яблоки у ребенка может проявиться покраснением щек, экссудативным диатезом, расстройством пищеварения. Если вы заметили любой из этих признаков аллергии на яблоки, употребление данных фруктов следует прекратить, а ребенка показать педиатру.
Аллергия на яблоки у грудничка может проявиться и до начала прикорма. В таком случае ее причиной становится употребление фруктов кормящей мамой.











