Киста головного мозга формирует дцп?
Содержание:
- Диагностика
- Киста головного мозга: лечение в Клинике «Эхинацея»
- Как часто нужно проходить УЗИ во время беременности?
- Диагностика
- Лечение
- Народные средства при гигроме
- Симптомы кисты мозга
- Что показывает УЗИ головного мозга и зачем его делают детям?
- С нами комфортно и надежно
- Киста головного мозга – следствие заболевания
- Квалификация
- Виды кист. Диагностика и лечение
- Виды
- Как образуются кисты?
- Лечение в клинике «Энергия здоровья»
- Лечение гигромы
- Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
- Симптомы гигромы
- Диагностика боковой кисты шеи
- ПРОГРАММЫ:
Диагностика
Учитывая серьезность возможных осложнений, игнорировать назначение грудничку исследований не стоит. Тем более что диагностировать кисту можно без каких-либо сложных операций: для определения наличия таковой достаточно пройти нейросонографию (НСГ) – УЗИ головного мозга. Оно не доставляет дискомфорта, поэтому малыши переносят процедуру спокойно и зачастую просто спят.
Проводят НСГ через открытый родничок. Если есть подозрение на подобные образования и осложнения после родов, НСГ назначают сразу после рождения младенца. Когда симптомы появляются позже или же их в принципе нет, рекомендуют сделать УЗИ головного мозга в месяц, а далее – по назначению невролога.
Обязательно проводят подобную процедуру недоношенным деткам, малышам, родившимся с травмами. Рекомендуют обследоваться у невролога и тем, кто во время беременности испытывал кислородное голодание. Но доктора настаивают проводить НСГ как в месяц, так и в 3, 6, 12, даже при отсутствии диагноза.
Если определена субэпендимальная киста, малышу назначают МРТ – магнитно-резонансную томографию. Проходят ее также регулярно – несколько раз в год.
Киста головного мозга: лечение в Клинике «Эхинацея»
Первое, что мы сделаем – выясним, нуждается ли Ваша киста в лечении, с ней ли связано Ваше плохое самочувствие. Более половины всех кист вообще не нуждаются в лечении. Лечение необходимо, если киста вызывает какие-либо симптомы, увеличивается в размерах, или есть риск появления новых кист. Лечение кисты головного мозга проводится по поводу основного заболевания, вызвавшего её образование.
Если речь идет об инфекционном или аутоиммунном процессе, необходимо найти и устранить хронические очаги воспаления в организме. Лечение одними антибиотиками – практически бесполезно. Если возник арахноидит – значит имеется брешь в иммунной защите, и прежде всего следует восстановить иммунный щит организма и уменьшить аутоиммунную агрессию. Все наши неврологи имеют специальную подготовку по иммунологии. По результатам анализа крови на иммунный статус и инфекции мы предложим Вам последовательный и безопасный курс противоинфекционного и иммуномодулирующего лечения.
Лечение нарушений мозгового кровообращения предполагает выполнение трех условий: снижение свертываемости, снижение концентрации холестерина крови, нормализация артериального давления. Одновременно используются Ноотропы (улучшают обеспечение клеток мозга кислородом и глюкозой) и Антиоксиданты (повышают устойчивость клеток мозга к повышенному внутричерепному давлению).
В нашей клинике Вы можете обратиться к любому неврологу. Обязательно возьмите с собой все доступные Вам медицинские документы, даже, на первый взгляд, не имеющие отношения к головному мозгу.
Как часто нужно проходить УЗИ во время беременности?
Стандартное количество процедур – 2-3, однако в некоторых случаях посещать кабинет диагностики пациентке приходится несколько раз в месяц. Это женщины, которые входят в группу риска в связи с высокой вероятностью развития аномалий у плода. К данной категории относятся люди:
- старше 35 лет;
- имеющие детей с врожденными патологиями;
- с отягощенной наследственностью;
- подвергавшиеся воздействию радиации, контактирующие с ядовитыми веществами;
- имеющие в анамнезе преждевременные роды, случаи мертворождения либо гибели плода в утробе, выкидыши.
Не стоит пугаться, если врач назначает дополнительное УЗИ – тщательный контроль за состоянием плода позволяет избежать врожденных патологий, заметить отклонения от нормы на ранних стадиях.
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
- скорректировать уровень сахара в крови;
- стабилизировать артериальное давление;
- восстановить работу печени, почек, поджелудочной железы;
- снизить уровень холестерина в крови;
- вывести токсины;
- нормализовать уровень гормонов и т.п.
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
- ноотропы (церебролизин, пирацетам): направлены на усиление метаболизма;
- кроворазжижающие средства (аспирин, пентоксифиллин и т.п.): способствуют ускорению кровотока, препятствуют образованию тромбов;
- антиоксиданты: нейтрализуют токсины;
- ангиопротекторы (кавинтон, никотиновая кислота и другие): необходимы для ускорения кровообращения и обмена веществ;
- витаминно-минеральные комплексы, аминокислоты;
- симптоматические средства: успокоительные, противосудорожные препараты и т.п.
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
- физиотерапия (рефлексотерапия, электрофорез, магнитотерапия, лазерная терапия);
- лечебная физкультура для улучшения состояния мышц, облегчения контроля за ними;
- массаж для расслабления и улучшения кровообращения;
- иглоукалывание.
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
- устранение тромба из просвета сосудов;
- расширение суженных участков артерии с установкой стента, поддерживающего стенки в правильном положении;
- шунтирование: восстановление кровотока за счет создания альтернативного пути, обходящего пораженный участок.
Народные средства при гигроме
Домашняя медицина использует множество рецептов с рассасывающим действием, однако их эффективность ниже, чем при аспирации, а тем более при хирургическом удалении. Лечение гигромы народными средствами, в частности, включает:
- компрессы с морской солью или соком чистотела;
- мазь от гигромы с использованием желтка куриных яиц, уксуса и скипидара;
- натирания опухоли медом или спиртовой настойкой календулы.
Курсы такого лечения занимают несколько недель. Гораздо удобнее обратиться к врачу. Сеть семейных клиник «Мама Папа Я» в таких случаях предлагает квалифицированные медицинские услуги, цены на которые доступны всем.
Симптомы кисты мозга
Симптомы определяются основным заболеванием, вызвавшим появление кисты. Поэтому они разнообразны и неспецифичны.
Возможен одни или несколько из перечисленных симптомов:
- Головная боль;
- Чувство распирания или давления в голове;
- Ощущение пульсации в голове;
- Шум в ухе при сохранном слухе;
- Нарушение слуха (нейросенсорная тугоухость);
- Зрительные расстройства (двоение, пятна перед глазами и т.п.);
- Симптоматическая эпилепсия;
- Парез (частичный паралич) руки или/или ноги, постоянный или преходящий;
- Эпизоды потери сознания;
- Нарушение равновесия;
- Онемение какой-либо части тела, постоянное или преходящее.
Если киста мозга – след от давно перенесенного заболевания, возможно полное отсутствие каких-либо симптомов.
Что показывает УЗИ головного мозга и зачем его делают детям?
Ультразвуковое сканирование головного мозга проводится детям с самого рождения, процедура не представляет опасности для новорожденных малышей. В этом материале мы объясним, что показывает УЗИ мозга и нужна ли такая процедура детям.
Метод позволяет увидеть грубые аномалии в развитии коры головного мозга, патологии определенных отделов мозга, которые могут говорить о наличии у ребенка тяжелых врожденных и приобретенных заболеваний.
Данная процедура должна быть проведена каждому новорожденному. И это связано с тем, что многие болезни головного мозга могут протекать бессимптомно (незаметно) на протяжении длительного времени и устранить которые будет невозможно.
С нами комфортно и надежно
Наша компания обладает огромным опытом взаимодействия с ведущими клиниками мира. После обращения к нам за помощью вы можете быть уверены в комплексном и компетентном решении всех вопросов, гибком ценообразовании и соответствии всех услуг высоким медицинским стандартам! Наши сотрудники:
- проведут заочную консультацию с ведущими специалистами по профилю вашего заболевания;
- найдут лучшую клинику для эффективного лечения;
- организуют срочную госпитализацию.
Мы знаем, что только сочетание новейших методов лечения, нейрохирургического оборудования и профессионализма врачей позволяет достичь высоких результатов. Доверившись профессионалам, вы попадете в атмосферу доброжелательности, душевного тепла и получите шанс вернуться к привычному образу жизни.
Киста головного мозга – следствие заболевания
Существуют два основных типа кист:
1. Арахноидальная киста – это пузырь жидкости, скопившейся между слипшимися слоями мозговых оболочек. Такие кисты остаются после воспаления оболочек мозга, кровоизлияния или травмы. Арахноидальная киста головного мозга – не совсем корректное избыточное выражение, так как название «арахноидальная» произошло от названия паутинной оболочки мозга (arachna – паук). Если давление жидкости в арахноидальной кисте выше общего внутричерепного давления – она может сдавить кору головного мозга и вызвать неприятные симптомы.
 МР-томограмма головного мозга. Мозг обозначен серым цветом, жидкость – черным. 1 – нормальное щелевидное жидкостное пространство между височной и теменной долями мозга. 2 – арахноидальная киста головного мозга, в веществе головного мозга видно скопление жидкости.
МР-томограмма головного мозга. Мозг обозначен серым цветом, жидкость – черным. 1 – нормальное щелевидное жидкостное пространство между височной и теменной долями мозга. 2 – арахноидальная киста головного мозга, в веществе головного мозга видно скопление жидкости.
2. Церебральная или внутримозговая киста (мозолистого тела, подкорковых ядер, полушарий, мозжечка, ствола мозга и др.) – это скопление жидкости на месте погибшего участка мозга. Таким образом, жидкость замещает утраченный объем мозгового вещества. Причину гибели следует уточнить, и предотвратить дальнейшее разрушение мозга. Частые причины появления кист – это недостаточность мозгового кровообращения, инсульт, , воспаление (энцефалит), операция в полости черепа.
 МР-томограмма головного мозга. 1 – нормальные жидкостные полости (желудочки мозга). 2 – Внутримозговая жидкостная киста на месте погибшего участка мозга.
МР-томограмма головного мозга. 1 – нормальные жидкостные полости (желудочки мозга). 2 – Внутримозговая жидкостная киста на месте погибшего участка мозга.
Арахноидальная киста головного мозга всегда располагается на поверхности мозга, в области оболочек. Церебральная внутримозговая киста – в толще вещества мозга.
Квалификация
В 1999 году окончила Московский медицинский институт им. Н.И.Пирогова ( РНИМУ) по специальности «Педиатрия».
В 1999-2001 гг. Клиническая Ординатура на базе ЦНИИКВИ по специальности «Дерматовенерология».
2001-2003 гг. младший научный сотрудник отделения наследственных болезней кожи в ЦНИИКВИ.
С 2004 года член Евразийской Трихологической Ассоциации.
Повышение квалификации
В 2008 году закончила курсы повышения квалификации на базе Многопрофильного учебного Центра Дополнительного профессионального образования «Образовательный стандарт» по программе «Трихология».
В 2010 году повыщение квалификаци на базе «лазеры».
В 2012 году присуждена ученая степень Кандидата медицинских наук.
В 2016 году прошла курс повышения квалификации в ГБУЗ МО МОНИКИ им. М.Ф. Владимирского по специальности «Дерматовенерология».
В 2017 году профессиональная переподготовка по специальности «Организация здравоохранения и общественное здоровье» на базе Учебного центра Дополнительного профессионального образования «Образовательный стандарт».
В 2017 году семинар на базе Института Пластической Хирургии и фундаментальной косметологии «Основы дерматоскопии. Дерматоскопия в практике косметолога».
В 2019 году участник IX Международного форума дерматовенерологов и косметологов.
В 2019 году закончила курс повышения квалификации на базе РУДН по специальности «Трихология. Диагностика и лечение заболевания волос».
В 2020 году участник Курса «Внутренний контроль качества и безопасности медицинской деятельности».
Постоянный участник тематических профессиональных семинаров, форумов
Виды кист. Диагностика и лечение
В зависимости от локализации кистозные новообразования делятся на два типа: ретроцеребеллярные – расположенные непосредственно в тканях мозга и арахноидальные – с локализацией в мозговой оболочке.
Компания «Медицинский Союз» предлагает эффективное лечение сосудистых новообразований головного мозга, в том числе, и кист ГМ у новорожденных, только в ведущих клиникахРоссии, Европы и Израиля. Для правильной постановки диагноза используются передовые методы диагностики:
- доплерография сосудов шеи и головы;
- компьютерная и магнитно-резонансная томография (МРТ);
- обследования на аутоиммунные заболевания;
- исследования сердца и мониторинг артериального давления;
- нейрофизиологические исследования.
По результатам обследований назначается способ лечения кисты: консервативный с проведением медикаментозной терапии, или радикальный путем удаления кисты головного мозга. Результаты лечения зависят от сроков и размеров сосудистого образования, и в целом при правильно выбранном методе лечения прогноз благоприятный.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Как образуются кисты?
После того, как произошла кровоизлияние или образовался ишемический участок, нейрон погибает.
Специальные клетки чистильщики, перерабатывают, погибшие нейроны.
На месте гибели нейронов образуется полость с порванными связями, заполненная жидкостью, это и есть киста.
Живые нейроны головного мозга, получив сообщение о гибели части нейронов, начинают восстанавливать утраченные нейронные связи.
От куда берется информация для восстановление связей?
У человека два полушария.
Поэтому, нейроны, которые находятся в другом полушарии, передают информацию и связи восстановились.
Нейроны не восстанавливаются, а связи восстанавливаются, так как нейрон может увеличивать количество отростков.
Доктор Никонов
Так почему ребенок не двигается свободно, как нормальный обычный ребенок, если нейроны восстановили свои связи и головной мозг заработал без сбоев?
Вернемся к моменту кровоизлияния.
Вы видите, что сосуд порвался. Если срочно не «заштопать» отверстие, то кровь будет вытекать постоянно и умрет очень большое количество нейронов.
Сообщение о трагедии, приходит мгновенно из головного мозга, и гормональная система дает команду выкинуть в кровь огромное количества гормонов из всех органов гормональной системы. Гормон – это белок. Через 30 секунд порванный сосуд становится целый. Кровоснабжение восстановлено.
А куда деть те гормоны, которые были выброшены гормональной системой в огромном количестве, ведь гормоны продолжают находится в крови и они могут повредить работе печени, почек, селезенки, поджелудочной железе?
Мышечные клетки забирают на себя оставшийся белок. Белок попадает внутрь мышечной клетки. Цитоплазма мышечной клетки, которая в норме жидкая, получая лишний белок, становиться плотной и плоходвижимой.
Так получается ДЦП.
Поэтому мышцы детей не двигались до обращения ко мне.
Чтобы восстановит мышцы детей я применил свой метод воздействия на мышцы, метод Никонова.
В Результате все дети стали двигаться свободно, начали ползать, а затем и ходить нормальной здоровой походкой.
Классификация кисты в головном мозге
Что такое киста? Киста (другое ее название «ликворная киста») — полость, заполненная жидкостью, имеющая капсулу изолирующую ее от других ликворосодержащих пространств.
Чаще всего за консультацией к нейрохирургу обращаются родители детей, у которых была обнаружена ретроцеребеллярная киста. И хотя это словосочетание пугает и даже доводит до паники родителей, надо сказать, что этими словами рентгенологи описывают вариант нормы. Чаще всего это вообще не киста (то есть не изолированная полость, заполненная жидкостью), и хирургического лечения она не требует.
Другой вариант нормы – киста шишковидной железы. Едва ли не самая частая случайная находка на МРТ. Хирургического лечения не требует.
Эпидермоидная или дермоидная киста – это не настоящая киста. Она заполнена не жидкостью, а придатками кожи – фолликулами, сальными железами, волосами, хрящевой тканью и пр. По своей структуре она больше похожа на опухоль и требует такого же лечения, как при опухоли, — удаления.
Порэнцефалическая киста возникает обычно в том месте, где в результате гипоксии или кровоизлияния погибла часть мозга, это место заполняется жидкостью. Сама по себе такая киста не мешает развитию и не требует обязательного хирургического лечения.
Псевдокиста – выглядит как киста, но не киста, полость, которая ничем не ограничена, у нее есть сообщение с другими отделами в черепе. Не требует хирургического лечения.
Киста прозрачной перегородки в подавляющем большинстве случаев является вариантом нормы, но, при больших размерах, может привести к нарушению ликвороциркуляции, что требует хирургического лечения.
Как обратится к Николаю Борисовичу
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
- назначим наиболее подходящую терапию, распишем курс лечения и частоту его повторения;
- проведем все необходимые манипуляции (постановка капельницы, внутривенные и внутримышечные инъекции) в комфортабельных условиях дневного стационара и манипуляционного кабинета;
- дополним терапию современными физиотерапевтическими процедурами;
- проведем курс массажа и назначим ЛФК для максимальной эффективности.
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Лечение гигромы
Многие такие образования могут исчезнуть самостоятельно. Однако если гигрома мешает нормальной жизни, имеется несколько способов ее удаления.
Лечение гигромы без операции включает аспирацию ее содержимого шприцом, инъекцию в полость раствора глюкокортикоидов и шинирование сустава. Вероятность полного излечения при этом составляет от 30 до 50%.
Хирургическое удаление гигромы необходимо, когда образование болезненно, мешает движениям, вызывает онемение или покалывание конечности или пальцев. Опухоль можно удалить под местной анестезией, нередко для этого даже не требуется ложиться в стационар.
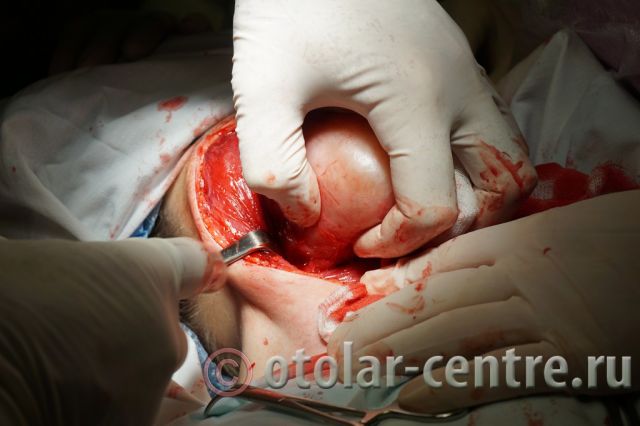
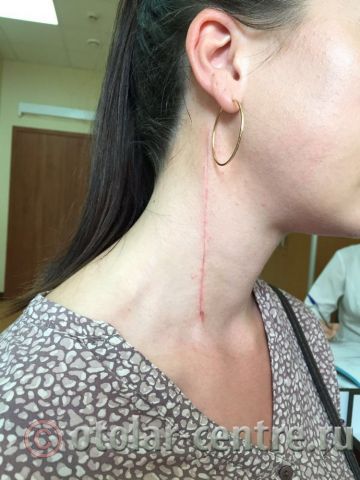
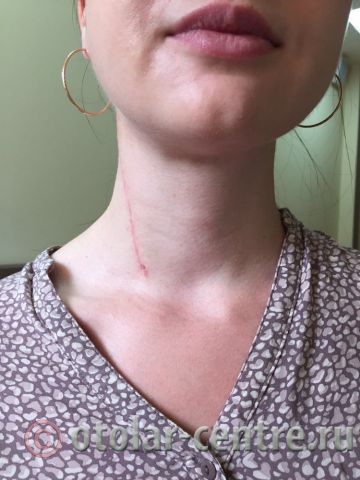
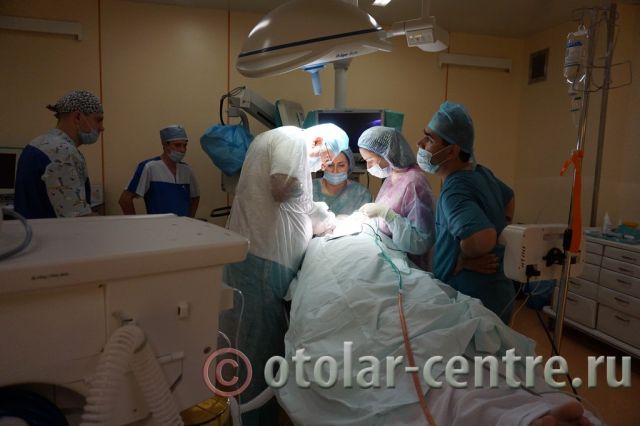
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
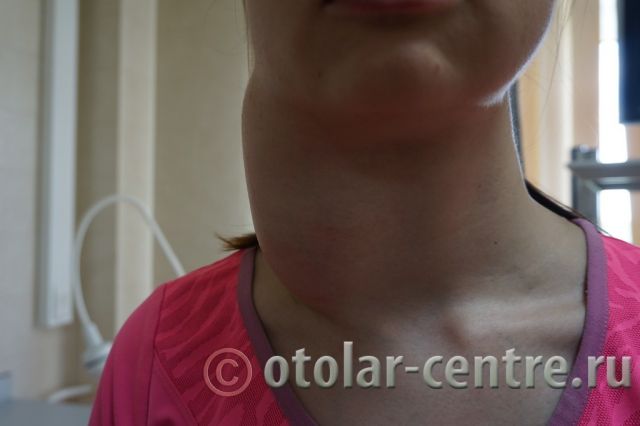
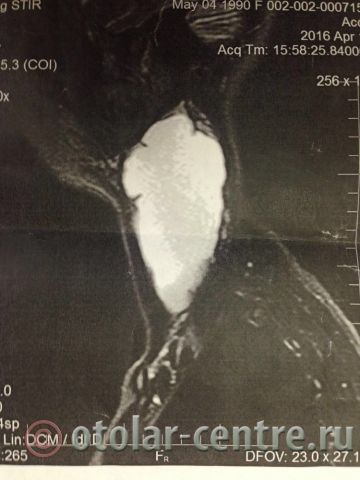
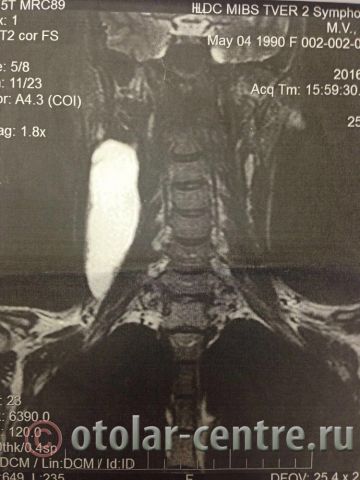
Пациентка М., 26 лет, 20.06.2016 года обратилась за медицинской помощью к специалистам отделения заболеваний гортани ФГБУ НМИЦО ФМБА России с жалобой на наличие образования на шеи справа. Со слов пациентки образование появилось в сентябре 2015 года, был отмечен постепенный рост. После проведения МРТ исследования и УЗИ шеи выставлен диагноз «боковая киста шеи». Справа на боковой поверхности шеи визуализируется контуры кисты от сосцевидного отростка височной кости до ключицы, при пальпации плотная, поверхность гладкая.
 |
 |
 |
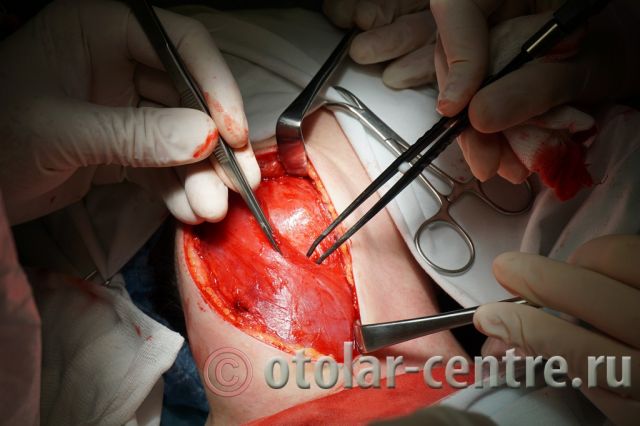
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
 |
 |
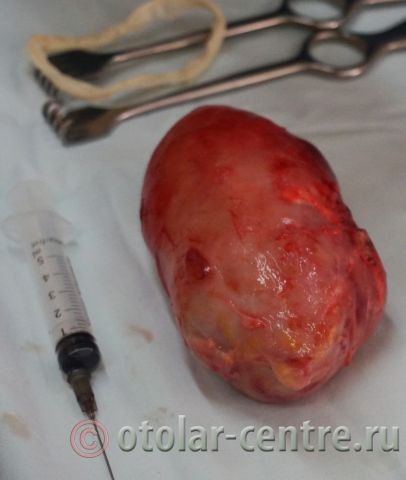 |
Размер удаленной опухоли: 20 см на 6 см
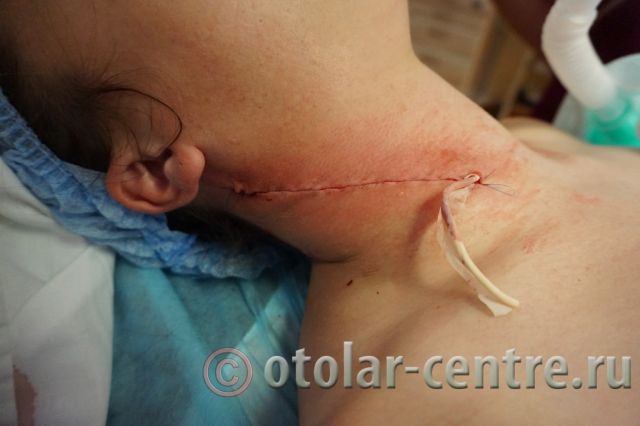
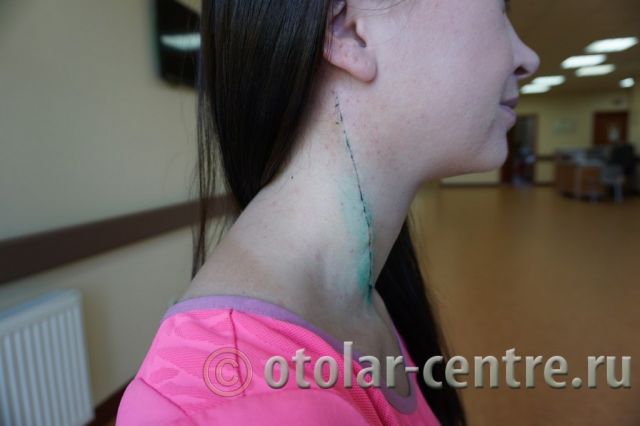
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
Выписана 29.06.2016 года с улучшением.
 |
 |
 |
 |
Симптомы гигромы
Основные признаки заболевания:
- мягкий бугорок под кожей размером 1 – 5 см, расположенный в области сустава, безболезненный и несмещаемый;
- симптомы могут появиться внезапно или со временем, иногда размер опухоли уменьшается, она исчезает, но может рецидивировать;
- после травмы сустава гигрома некоторое время может быть болезненной, но в 35% случаев не вызывает никаких симптомов, кроме изменений рельефа кожи;
- если имеется боль, то она обычно постоянная, усиливающаяся при движениях;
- может отмечаться слабость в мышцах кисти или пальцев.
Своевременное лечение гигромы запястья помогает избежать контрактуры сустава, постоянного ограничения его подвижности.
Диагностика боковой кисты шеи
 Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.
Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.
Как правило, диагностику боковой кисты шеи выполняют при наличии у пациента осложнения, при котором уже наблюдаются заметное увеличение кисты в размерах, флегмона или характерный абсцесс
Очень важно при проведении диагноза кисты шеи исключить другие заболевания в области шеи, имеющие подобные проявления и сходные симптомы. Бранхиогенная киста может дифференцироваться со следующими заболеваниями шеи : липома шеи, лимфосаркома, лимфангиома, тератома шеи, лимфаденит, включая неспецифическую туберкулезную форму, опухоль гломуса ( блуждающий нерв), бранхиогенная карцинома, метастазы при онкологии щитовидной железы
Диагностика боковой кисты шеи состоит из следующих этапов:
— полный сбор анамнеза болезни, включая наследственный фактор;- внешний осмотр с пальпацией области шеи и лимфоузлов;- компьютерная томография шеи с контрастированием для уточнения размеров опухоли, ее локализации, вида свища, содержимого полости;- УЗИ шеи;- пункция кисты ( по показаниям);- фистулограмма или окрашивание свищевого хода.
ПРОГРАММЫ:
- Электроэнцефалография (ЭЭГ)
- Дневной амбулаторный видео-ЭЭГ-мониторинг (1 час, 3 часа, 6 часов)
- Ночной амбулаторный видео-ЭЭГ-мониторинг (3 часа, 6 часов, 12 часов)
- Ночной амбулаторный видео-ЭЭГ-мониторинг с полисомнографией (6 часов; 12 часов)
- Суточный амбулаторный видео-ЭЭГ-мониторинг (24 часа и более)
- Топографическое (спектральное, амплитудное, мощностное) картирование корковой ритмики
- Спектральный мощностной анализ основных ритмов ЭЭГ
- Динамическая топоскопия ЭЭГ в режиме реального времени
- Трехмерная локализация источников патологической и пароксизмальной активности Brain Loc
- Когерентный анализ биоэлектрической активности и состояния внутри– и межполушарных связей головного мозга в норме(у детей и подростков) и при патологии (у детей, подростков и взрослых)
- Оценка нейрофизиологической зрелости головного мозга у детей
- Компьютерная реоэнцефалография (РЭГ) с расширенным набором диагностических нагрузочных проб (вертеброгенных, позиционных, венозных, ликвородинамических, дыхательных и др.)
- Зрительные вызванные потенциалы (ЗВП) на реверсивный шахматный паттерн
- Зрительные вызванные потенциалы (ЗВП) на вспышку света
- Акустические (слуховые) стволовые вызванные потенциалы (АСВП)
- Соматосенсорные вызванные потенциалы (ССВП)
- Когнитивные вызванные потенциалы головного мозга (Р300)
- Контактная и бесконтактная (инфракрасная) термография
- Компьютерное нейропсихологическое тестирование)
- Стимуляционная электронейромиография — ЭНМГ (СРВм, СРВс, М-ответ, декремент-тест, F-волна и др.)
- Игольчатая электромиография (ЭМГ)
- Моторные вызванные потенциалы (транскраниальная магнитная стимуляция – ТМС)
- Компьютерная паллестезиометрия)
- Стабилометрия
- Термосенсометрия
- Транскутанная оксиметрия
- Электрокадиография (ЭКГ)
- ЭКГ с нагрузочными пробами
- Мониторинг ЭКГ по Холтеру
- Кардиоинтервалография
- Суточный мониторинг АД (СМАД)
- Спирография
- Пульсоксиметрия
- Респираторный мониторинг (РМ)
- Кардиореспираторный мониторинг (КРМ)
- Полисомнография (ПСГ)
- Нейропсихологическое тестирование
- Экспериментальное психопатологическое исследование









