Насморк у грудничка
Содержание:
- Типы насморка у новорожденных
- Диагностика обструктивного бронхита у детей
- Симптомы и признаки бронхита
- Классификация и стадии развития обструктивного бронхита у детей
- Особенности кашля при трахеите
- Физиологические показатели щенков и котят
- Особенности острого и хронического бронхита у детей
- Постнатальная профилактика в первые месяцы жизни
- Как улучшить дыхание
- Действия родителей во время приступа. Первая помощь
- Как лечить кашель с хрипами?
- Список использованной литературы
- Диагностика и лечение атрезии хоан
- 3.Симптомы и диагностика
- Как лечить воспаленные аденоиды у детей
- Новорожденные щенки и котята, а также щенки и котята старшего возраста, с учетом их физиологических особенностей, наиболее подвержены:
Типы насморка у новорожденных
Насморк у малышей имеет различные причины. Определив их, врач – педиатр выбирает методы лечения. При этом используются различные виды назальных средств.
Если насморк вызван физиологическими причинами, назначаются промывания носа и удаление слизи при помощи назального аспиратора.
Если насморк вызван вирусами или бактериями, такой инфекционный насморк должен лечиться комплексно и только под наблюдением врача.
При реакции ребенка на определенный аллерген (пищевой, пылевой и др.) врач ставит диагноз «аллергический ринит». В рекомендациях будет требование исключить контакт с аллергеном и использовать определенные препараты.
При нарушении носового дыхания может возникнуть вазомоторный ринит. Главное при его лечении – уберечь малыша от вдыхания резких запахов (бытовая химия, табачный дым, пряности, пыль). Частые прогулки на свежем воздухе без переохлаждения, проветривание и влажная уборка комнаты станут отличной профилактикой этого вида насморка.
Диагностика обструктивного бронхита у детей
Обследование детей с обструктивным бронхитом проводят педиатр, детский пульмонолог и детский отоларинголог. Диагноз устанавливается на основании истории болезни (анамнеза), объективного осмотра, физикального, лабораторного и инструментального обследования.
Правильный сбор анамнеза имеет большое, иногда решающее значение в диагностике. Он направлен на поиск факторов, которые могли поспособствовать развитию обструктивного бронхита
При опросе врач обращает внимание на следующие детали:
- особенности развития первых симптомов заболевания;
- интенсивность, продолжительность и динамику клинических проявлений;
- историю развития последних недель беременности, родов и первых дней жизни ребёнка;
- характер вскармливания, возможные срыгивания;
- наследственность;
- наличие аллергических реакций, ранее перенесённых заболеваний, их частоту;
- диспансерное наблюдение у узких специалистов;
- результаты предшествующей диагностики;
- эффект от ранее назначенной терапии.
Во время осмотра и физикального исследования наблюдаются:
- бледность и мраморность кожи, посинение носогубного треугольника;
- шумное, свистящее дыхание с затруднённым выдохом;
- дыхание с участием мышц шеи и плеч, одышка;
- перкуторно (при простукивании) слышен лёгочный звук с коробочным оттенком;
- аускультативно (при выслушивании) отмечается удлинённый, затруднённый выдох, сухие свистящие хрипы на выдохе и влажные мелкопузырчатые хрипы на вдохе, звучные или несколько приглушённые тоны сердца или тахикардия.
Лабораторные и инструментальные методы исследования включают в себя:
- общий анализ крови с лейкоцитарной формулой: наблюдается снижение числа циркулирующих лейкоцитов, повышенный уровень лимфоцитов и эозинофилов, увеличенная СОЭ (скорость оседания эритроцитов);
- анализ на антитела к возможным причинно-значимым вирусам;
- анализ мокроты, мазка из зева и носа для определения бактериальной флоры и её чувствительности к антибиотикам;
- выявление причинного респираторного вируса методом ПЦР (полимеразной цепной реакции);
- пульсоксиметрия или полный анализ газов крови для оценки насыщения крови кислородом: наблюдается снижение его концентрации;
- рентгенография грудной клетки при подозрении на пневмонию: выявляются признаки гипервентиляции (повышенная прозрачность лёгочной ткани, низкое стояние диафрагмы, горизонтальное положение рёбер);
- бронхофонография — анализ дыхательных шумов;
- измерение пиковой скорости выдоха (проводится с 4-х лет);
- спирография — измерение объёма и скорости выдыхаемого воздуха (выполняется с 6-7 лет).

Дифференциальная диагностика
В отдельных случаях обструктивный бронхит у детей может быть проявлением следующих заболеваний:
- инородное тело трахеи и бронхов;
- гастроэзофагеальный рефлюкс;
- муковисцидоз;
- врождённые пороки развития трахеобронхиального дерева: чрезмерное расширение трахеи и бронхов (трахеобронхомегалия), слабость их стенок (трахеобронхомаляция), недоразвитие или отсутствие некоторых хрящей древа (синдром Вильямса — Кемпбелла), синдром неподвижных ресничек (синдром Картагенера) и др.;
- наследственные заболевания;
- бронхолёгочная дисплазия;
- бронхиальная астма.
В связи с этим могут потребоваться дополнительные исследования:
- УЗИ желудка для исключения гастроэзофагеального рефлюкса — во время сна кислое и достаточно агрессивное содержимое желудка может попадать не только в пищевод, но и в дыхательные пути, вызывая синдром обструкции бронхов;
- анализ на хлориды пота для исключения муковисцидоза;
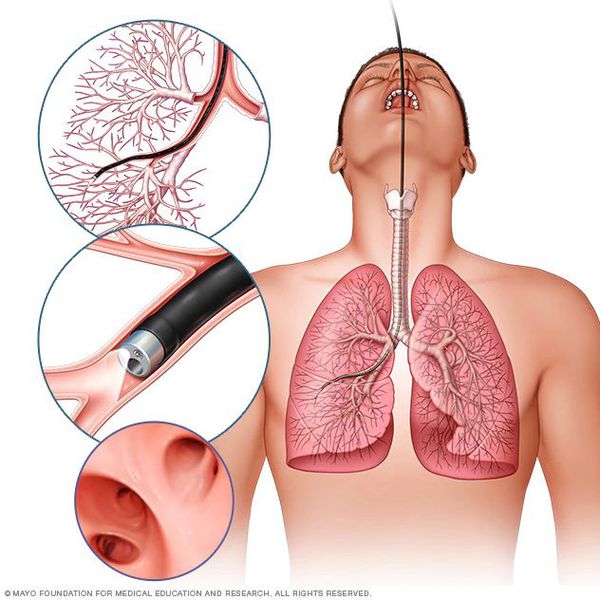
- диагностическая бронхоскопия для исключения аномалии бронхиального дерева, а также инородного тела в трахее и бронхах.
Также бронхоскопия может потребоваться для исследования слизистой бронхов, взятия промывных вод на цитологический и бактериологический анализ.
Симптомы и признаки бронхита
Бронхит чаще всего проявляется на фоне острого респираторного заболевания. Сами вирусы предпочитают верхние дыхательные пути, однако до бронхов инфекция доходит практически всегда4.
Перед тем, как ребенок начнет кашлять, а врач поставит диагноз бронхит, проявляются симптомы свойственные острым респираторным заболеваниям. Могут проявить себя следующие симптомы и признаки бронхита у детей:
- Высокая температура;
- Головная боль, беспокойство;
- Слабость, снижение активности, боль в мышцах, постоянная усталость
- Насморк, проявляющий себя в виде заложенности носа, слизистых выделений;
- Боль в горле, першение, осиплость;
- Самый характерный симптом – кашель и одышка. Сначала сухой, затем продуктивный с мокротой.
Кашель выделен неспроста, именно он является основным симптомом, после выявления которого строится план лечения. Кашель может возникнуть даже после полного отступления ОРВИ. Это часто наблюдается из-за ослабления общего и местного иммунитета, когда развивается бактериальное заражение. Кашель при острой форме бронхита могут называть непроходящим, его длительность указывает на развитие затяжного или хронического заболевания.
Кашель у детей могут вызывать и другие заболевания дыхательной системы – ларингит, трахеит, а в худшем случае – пневмония. Еще чаще вирус поражает сразу несколько участков, развивается трахеобронхит или ларинготрахеит.
Кашель – физиологический рефлекторный процесс, возникающий из-за раздражения слизистой дыхательных путей. При бронхите так организм пытается очистить бронхи, трахею и гортань от результата воспалительного процесса — мокроты4.
Классификация и стадии развития обструктивного бронхита у детей
В отечественной литературе выделяют три формы обструктивного бронхита:
- бронхиолит;
- острый обструктивный бронхит;
- рецидивирующий обструктивный бронхит (при бронхолёгочной дисплазии, обструктивном бронхиолите и др.).
Все они отличаются и симптомами, и патогенетическими изменениями. Однако в зарубежной литературе обструктивный бронхит и бронхиолит часто описывают вместе, так как обе формы заболевания протекают с обструкцией бронхов.
Бронхиолит в основном возникает у детей до 2 лет в ответ на респираторно-синцитиальную инфекцию, реже — на риновирусы. Развивается постепенно на фоне поначалу нетяжёлой ОРВИ, но в дальнейшем переходит в более тяжёлую форму, приводя к дыхательной и сердечной недостаточности.
Для бронхиолита характерно обилие влажных мелкопузырчатых и трескучих хрипов как на вдохе, так и на выдохе, т. е. ярко выражена картина «влажного лёгкого». При нарастании выраженной одышки (увеличении числа дыхательных движений до 70-80 раз в минуту) дыхание становится поверхностным, влажных мелкопузырчатых и трескучих хрипов становится меньше. Слышен усиленный вдох, заметно раздуваются крылья носа, нарастают симптомы острой сердечной недостаточности: кашель, тахикардия, побледнение кожи, увеличение печени.
Острый обструктивный бронхит чаще возникает у детей 3-5 лет, хотя может встречаться и в более старшем возрасте. Его развитие связывают с вирусами парагриппа 3-го типа, аденовирусами, вирусами гриппа и атипичными возбудителями. Развивается как постепенно, так и более остро: с повышения температуры тела до 38-39 °С, насморка, заложенности носа и кашля. Постепенно нарастает дыхательная недостаточность с увеличением частотой дыхания до 40-60 раз в минуту. Ребёнку становится тяжелее дышать, поэтому организм подключает к этому процессу мышцы шеи и плеч. Появляются свистящие хрипы на выдохе.
Выдох затруднён и удлинён. При простукивании в проекции лёгких возникает звук, похожий на шум при поколачивании по пустой коробке. На выдохе чаще выслушиваются рассеянные сухие свистящие хрипы, на вдохе — влажные мелкопузырчатые, т. е. эффект «влажного лёгкого» при остром обструктивном бронхите можно не услышать.
Рецидивирующий обструктивный бронхит может возникать с первого года жизни и затем в любом возрасте. Развивается чаще в ответ на длительное нахождение в организме цитомегаловируса, вируса Эпштейна — Барр, вируса герпеса 6-го типа и микоплазмы. Реже он может быть связан с обычными респираторными вирусами. Нередко встречается сразу несколько причинных вирусов, особенно у часто и длительно болеющих детей.
Обструкция бронхов обычно развивается постепенно: на фоне нормальной или субфебрильной температуры (до 38 °С) с небольшой заложенностью носа, насморком и редким покашливанием. Одышка выражена незначительно, частота дыхания редко превышает 40 движений в минуту. Общее состояние ребёнка практически не страдает.
При простукивании отмечается лёгочный звук с лёгким коробочным оттенком. При выслушивании характерны рассеянные сухие свистящие хрипы на фоне подчёркнутого выдоха, влажные хрипы на вдохе необильные или вовсе отсутствуют.
По течению бронхообструктивного синдрома выделяют:
- острый бронхит — синдром присутствует до 10 дней;
- затяжной бронхит — синдром сохраняется от 10 дней и более;
- рецидивирующий бронхит — синдром повторяется 3-6 раз в год;
- непрерывно рецидивирующий бронхит — частота и тяжесть синдрома повторяются более 6 раз в год.
Особенности кашля при трахеите
Кашель является ключевым симптомом трахеита у ребенка. Он навязчивый, нередко надсадный, мучительный, с грубым глубоким звуковым оттенком. Кашель при трахеите у ребенка может быть непродуктивным (сухим) или сопровождаться отделением вязкой необильной мокроты. Ее цвет зависит от характера и причины воспалительного процесса. При бактериальном трахеите отходящая при кашле мокрота обычно зеленоватая, а при вирусном – бело-серая, скудная.Приступы кашля при трахеите нередко появляются в предутренние часы и сразу после пробуждения. Это объясняется физиологическим застоем крови у ребенка и ослаблением дренирования (освобождения от мокроты) дыхательных путей при продолжительном положении лежа. Отек и скапливающаяся мокрота провоцируют приступ кашля.

Физиологические показатели щенков и котят
|
ОСНОВНЫЕ ПОКАЗАТЕЛИ |
ЩЕНКИ |
КОТЯТА |
|
Вес при рождении, г (чем больше плодов, тем их вес меньше относительно веса взрослого животного) |
70-600 В зависимости от породы, кол-ва в помете, пола |
80-140 (100-120) В зависимости от породы, кол-ва в помете, пола |
|
Прибавка в весе, г |
2-4 г в день на кг веса взрослой собаки данной породы |
50-100 г в неделю |
|
Сроки отпадения пуповины |
На 2-3-й день |
На 2-3-й день |
|
Частота сосания 0-1 неделя 1-2 недели 2-4 недели Перед отъемом |
Каждые 1-2 часа Каждые 3 часа Каждые 3-4 часа Каждые 4-5 часов |
Каждые 1-2 часа Каждые 3 часа Каждые 3-4 часа Каждые 4-5 часов |
|
Введение прикорма Ранний В среднем |
С 15-ти дневного возраста В 3-4-недельном возрасте |
С 20-ти дневного возраста В 4 недельном возрасте |
|
Прорезывание молочных зубов (резцы и клыки) |
На 2-3 неделе Полностью до 2 месяцев |
На 4 неделе Полностью до 8 недель |
|
Смена зубов Резцы Клыки, премоляры, моляры |
В зависимости от породы В 4-5 месяцев В 6-7 месяцев |
В 3-4 месяца В 4-6-7 месяцев |
|
Семенники Опускаются в мошонку Двигаются по паховому каналу |
На 4-6 неделе На 7-14 неделе |
При рождении На 10-14 неделе |
|
Развитие зрительного анализатора Открытие глазной щели Формирование нормального зрения |
На 5-14 день На 3-4 неделе |
На 5-14 день На 3-4 неделе |
|
Развитие органа слуха Открытие наружного слухового прохода Формирование нормального слуха |
В возрасте 6-14 дней, полностью открыт к 17 дню На 6 неделе |
В возрасте 6-14 дней, полностью открыт к 17 дню На 6 неделе |
|
Двигательная активность Начинают ползать Начинают ходить |
На 2 неделе На 3 неделе |
В 2,5-3 недели В 3-3,5 недели |
|
Температура тела, ректальная,?С: При рождении Возраст 1(2)- 4 недели Старше 4 недель |
35,6-36,1 37,8 (36,5-38,0) 38,2-39,3 |
35,6-37,8 37,5-38,5 37,5-39,5 |
|
Частота пульса Возраст 0-4 недели Старше 4 недель |
Более 220 уд/мин 100 – 140 уд/мин |
Более 220 уд/мин 130-140 уд/мин |
|
Частота дыхания Возраст 0-4 недели Старше 4 недель |
15-35 дых.движений/мин 20-22 дых.движений/мин |
15-35 дых.движений/мин 22-24 дых.движений/мин |
|
Слизистая оболочка |
Светло-розовая, влажная |
Светло-розовая, влажная |
Особенности острого и хронического бронхита у детей
В большинстве случаев врачи справляются с лечением острой формы бронхита у детей. Если спустя четыре недели ребёнок продолжает кашлять, то диагноз меняют на затяжной бронхит. Подобное состояние продолжается до нескольких месяцев.
Главная опасность острой формы заключена в последствиях и осложнениях бронхита у детей. Про риск развития хронического бронхита или пневмонии уже говорилось. Возможно также перерастание в обструктивный бронхит, при котором начинаются проблемы с самим дыханием из-за отека и спазма. Развивается дыхательная недостаточность, одышка, становится тяжело дышать, что несет реальную угрозу жизни, особенно если ребёнок еще мал и с трудом может объяснить свои ощущения. В таком случае нужно как можно скорее обратиться к врачу, а при резком ухудшении состояния или выраженном ограничении дыхания — незамедлительно вызвать скорую помощь5.
Педиатры успешно проводят лечение острого бронхита у детей, но с хронической формой все сложней. Ее достаточно тяжело обнаружить у ребенка, ведь официально, диагноз ставится по прошествии двух лет минимум.
Для выявления хронической формы может потребоваться дополнительная диагностика, наблюдения, сбор анамнеза (опрос) у родителей. Сопоставив все данные, наблюдения, врач может поставить правильный диагноз.
При выявлении хронической формы важно вовремя замечать обострения заболевания, а также его ремиссии (затихание). Когда организм ребёнка атакует очередной приступ, проявляются следующие симптомы интоксикации:
- Возникает головная боль, слабость, ухудшается общее самочувствие;
- Повышенная потливость, особенно ночью;
- Ощущается постоянная усталость;
- Может повыситься температура.
Когда наступает ремиссия, все симптомы уходят, как сам кашель5.
Недавно терминология хронического бронхита у детей порождала споры в медицинском сообществе. У взрослых людей толчком для формирования хронического заболевания становятся курение или работа, связанная с опасным химическим или механическим производством (например, шахтеры). По понятным причинам, подобное не может относиться к ребёнку. Однако хронический бронхит у детей возникает довольно часто.
Также дети чаще страдают от бактериальной инфекции. Возможно, это связано с тем, что иммунитет в раннем возрасте еще плохо сформирован. Любое острое респираторное заболевание открывает доступ к бактериальному заражению, иммунитет просто не успевает среагировать, так как занят вирусной инфекцией2.
Постнатальная профилактика в первые месяцы жизни
Постнатальная профилактика рахита у новорождённых начинается уже с первых дней жизни малыша. Неспецифические профилактические меры заключаются в следующем:
- грудное вскармливание ребёнка, а при его невозможности — применение адаптированных смесей;
- приём кормящей мамой поливитаминных препаратов по назначению врача;
- обеспечение активного двигательного режима малышу, проведение гимнастики, массажа;
- своевременное введение прикорма;
- подбор оптимального режима дня, закаливание и достаточное пребывание ребёнка на свежем воздухе.
Что касается специфической профилактики рахита у грудничков, то она заключается в назначении витамина D. Дозировка и режим приёма препарата может варьировать в зависимости от индивидуальных особенностей ребенка. Важны анамнестические данные, указание на аллергоанамнез у ребенка или у остальных членов семьи, срок гестации к моменту рождения, соответствие росто-весовых показателей возрасту ребенка и прочее.
Приём витамина D назначают всем доношенным детям, которые находятся на грудном вскармливании, начиная с третьей-четвёртой недели жизни, в количестве 500 МЕ в сутки. Педиатры рекомендуют обязательный приём кальциферола осенью, зимой и весной, с летним перерывом. Однако, нередко приём витамина Д оправдан и в летнее время при недостаточно солнечной погоде или в северных областях страны.
Если ребёнок находится на искусственном вскармливании, то при назначении дозы витамина D необходимо учитывать его количество в потребляемой смеси.
Как улучшить дыхание
Дыханием, в отличие от других естественных процессов, можно управлять, и существуют разные методы его “оптимизации”.
Главный принцип: рот предназначен для еды, а нос — для дыхания. Дыхание через нос фильтрует и согревает вдыхаемый воздух. К тому же, носовое дыхание увеличивает производство и поглощение оксида азота , газа, который имеет множество положительных эффектов для здоровья, включая улучшение микроциркуляции в крови.
Существует множество дыхательных техник, считающихся полезными для здоровья и даже помогающих при некоторых заболеваниях.
Мы выделили несколько наиболее интересных из них с точки зрения сохранения здоровья, независимо от возраста:
Естественное дыхание. Именно так младенцы дышат во сне.
Для такого метода требуется расслабление дыхательных мышц. Поэтому оно очень полезно для снятия напряжения, вызванного, в частности, стрессом или неправильной позой тела, слишком долгим сидячим положением и так далее. Это спокойное и расслабленное дыхание составляет от 5 до 6 циклов в минуту (или от 10 до 12 секунд на 1 вдох + выдох). Речь идет о начале вдоха в животе, который поднимается, затем в туловище, а затем в области ключиц, то есть медленном и прогрессивном восходящем вдохе.
Сердечная когерентность — это метод дыхания, который состоит из шести вдохов / выдохов в минуту в течение пяти минут. Когерентное дыхание — это одна из форм медленного контролируемого дыхания с одинаковой продолжительностью вдоха и выдоха без задержки дыхания между ними. Когерентное дыхание помогает при хроническом стрессе и повышенной чувствительности.
Дыхание Вима Хофа. Автор одной из дыхательных систем — голландец Вим Хоф, установивший немало удивительных рекордов и известный как «ледяной человек». По сути, это разновидность пранаямы — бхаристика. Овладев техникой такого дыхания, можно управлять своей иммунной системой и сознательно повышать температуру тела, когда вам холодно. Также такое дыхание способно повысить уровень энергии, снизить уровень стресса. Оно улучшает концентрацию внимания и состояние сердечно-сосудистой системы.
Метод Бутейко. Это дыхательные упражнения, предлагаемые для лечения бронхиальной астмы, разработанные советским ученым К. П. Бутейко в 1960-х годах. Суть в том, чтобы периодически задерживать дыхание и медленно выдыхать.
Нади Шодхана (попеременное дыхание). Это пранаяма, очистительное дыхание, направленное на гармонизацию потоков жизненной энергии (праны) по каналам, отвечающим за симпатическую и парасимпатическую нервную систему.
Капалабатхи. Это эффективная техника для очищения дыхательной системы (легких и носоглотки). Она массирует органы брюшной полости и улучшает их питание. Капалабхати тренирует мышцы живота и межреберные мышцы. Она стимулирует работу мозга и симпатической нервной системы, то есть тонизирует организм и обеспечивает его энергией.
У всех этих методик есть общие преимущества:
-
Газообмен O² и CO² приводит к увеличению количества кислорода, используемого нашими клетками.
-
Стимуляция вагусной системы (которая активирует процессы восстановления / регенерации организма ).
-
Концентрация, способствующая лучшему управлению стрессом в целом.
Узнать больше о нюансах и возможностях каждой из этих дыхательных техник можно в специализированной литературе.
Действия родителей во время приступа. Первая помощь
Если приступ был короткий, то необходимости в особых мерах нет. Во время приступа, сопровождающегося сильными припадками, родители должны сделать все, чтобы ребенок себя не поранил.
Первая помощь включает в себя следующие действия:
- Удерживать туловище и голову ребенка;
- Снять сдавливающую одежду;
- Открыть форточку, дать доступ кислороду;
- Если остановилось дыхание, сделать искусственную вентиляцию легких.
- Не отходить от ребенка, находиться рядом.
- Давать лекарства ребенку можно только после того, как он придет в себя.
Если такой приступ случился впервые, длился более 5 минут, то необходимо вызвать скорую помощь.
После припадка ребенок глубоко засыпает. Имеет большое значение наблюдение за ребенком после приступа, так как судороги могут повторяться. Если в течении двух часов ребенок спал спокойно, то это означает, что приступ завершился.
Как лечить кашель с хрипами?
Что делать при кашле с хрипами, как уже было сказано выше, зависит от заболевания, вызвавшего этот симптом. После комплексного обследования и постановки диагноза врач может назначить несколько препаратов из различных лекарственных групп.

Антибиотики. Назначаются при заболеваниях, вызванных болезнетворными бактериями. Антибактериальные препараты угнетают жизнедеятельность этих микроорганизмов и вызывают их гибель, но должны подбираться только врачом и исключительно с учетом чувствительности микробов к тем или иным препаратам.Антигистаминные. Эта группа лекарственных средств назначается при кашле и других респираторных, кожных или желудочно-кишечных симптомах, вызванных аллергией. Также антигистамины могут входить в комплекс средств, назначаемых при ОРВИ.Бронхорасширяющие. Эта группа препаратов рекомендована при кашле с хрипами, которые вызваны сужением просвета бронхов. Они помогают нормализовать дыхание, устранить одышку, восстановить функцию выведения мокроты из бронхов. Эта группа лекарственных средств имеет различные механизмы действия, поэтому конкретный препарат должен подбираться лечащим врачом на основании особенностей ситуации.Муколитические. Эти средства разжижают мокроту и препятствуют ее оседанию на стенках бронхов. Это облегчает выведение как собственно слизи, так и болезнетворных микроорганизмов, токсичных продуктов их жизнедеятельности.Сироп и растительные пастилки от кашля Доктор МОМ обладают выраженным муколитическим и бронхолитическим эффектами, которые основаны на действии комплекса лекарственных растений.Жаропонижающие. Они могут рекомендоваться при повышенной температуре тела.Важен комплексный подход к лечению кашля с хрипами любого происхождения, так как он является лишь одним из симптомов болезни.
Список использованной литературы
-
Rathore M, Abraham J. Implication of Asana, Pranayama and Meditation on Telomere Stability. Int J Yoga. 2018;11(3):186-193. doi:10.4103/ijoy.IJOY_51_17
-
Nolan, R. P., J. S. Floras, L. Ahmed, P. J. Harvey, N. Hiscock, H. Hendrickx, and D. Talbot. 2012. “Behavioural Modification of the Cholinergic Anti–Inflammatory Response to C-Reactive Protein in Patients with Hypertension: Vagal HR Modulation and Inflammation.” Journal of Internal Medicine272(2):161–69
-
Maria Kozhevnikov; James Elliott; Jennifer Shephard; Klaus Gramann, « Neurocognitive and Somatic Components of Temperature Increases during g-Tummo Meditation: Legend and Reality », PLOS ONE, Public Library of Science, vol. 8, no 3, , 20, e58244
Диагностика и лечение атрезии хоан
Для диагностики атрезии хоан используют разные методы: зондирование полости носа, рентгендиагностика с контрастным веществом. В настоящее время широкое применение получила компьютерная томография придаточных пазух носа. Двусторонние полные или частичные атрезии диагностируют у новорожденных и у детей раннего возраста. Односторонние частичные же атрезии хоан могут быть диагностированы и в более позднем возрасте, связано это с тем, что при таких атрезиях носовое дыхание лишь затруднено, а с одной стороны и вовсе не нарушено.
Лечение атрезии хоан только хирургическое (удаление ткани в хоанальной области, препятствующей сообщению полости носа с носоглоткой). Существуют несколько доступов к проведению данного вида лечения: троакарный (прокол в месте заращения с последующим введением катетера), трансназальный (эндоназальный транссептальный доступ), транспалатинный (доступ через твёрдое нёбо).
Обструкция полости носа и хоан может быть диагностирована и у взрослых, но, как правило, возникает эта патология у них в результате осложнений после хирургических вмешательств или в результате рубцовых изменений на фоне хронического воспалительного процесса.
3.Симптомы и диагностика
Прежде всего подчеркнем, что квалифицировать характер хрипов и предположить их наиболее вероятную причину может только врач: никакие советы, никакие описания, – даже подробнейшие, – не заменят медицинского образования и клинической практики. Достаточно сказать, что в некоторых случаях не громкое и затрудненное, а, наоборот, бесшумное дыхание, отсутствие аускультируемых шумов в определенной зоне является значительно более опасным симптомом, нежели громкий ночной храп или осиплый голос.
Различают хрипы сухие, влажные (мелко-, средне- и крупнопузырчатые), крепитирующие (хрустящие), плеврально-трескучие и т.п.
Существенную разницу составляют хрипы инспираторные (на вдохе) и экспираторные (на выдохе). Так называемое жесткое дыхание (одинаковая громкость вдоха и выдоха, чего не бывает в норме) кардинально отличается от дыхания стридорозного, свистящего, – которое чаще всего сигнализирует об обструкции (сужении, блокировании, частичной закупорке) трахеобронхиального участка. Хрипы при пневмонии или плеврите акустически отличаются от хрипов при астме или аденоидах, – и т.д., и т.п.
Все это относится к компетенции врача, производящего диагностическую аускультацию, – выслушивание с помощью фонендоскопа.
В компетенцию (и обязанности) родителей входит совсем другое
Необходимо обратить внимание на ряд дополнительных симптомов, прежде чем вызывать «Скорую» или спокойно ложиться спать: то и другое может оказаться нелепой ошибкой, однако цена будет разной
Хорошо еще, если единственным последствием этой ошибки окажется объективно ненужный, лишний выезд бригады неотложной помощи, и без того перегруженной вызовами. Однако в некоторых случаях ситуация складывается совершенно иначе: вместо того, чтобы бить в телефонный набат и немедленно доставить ребенка в ближайшую больницу (на собственном автомобиле, на Скорой, на такси, на руках, на чем угодно), родители предпочитают обратиться к методам из цикла «подышать над картошкой», «растереть уксусом», «заварить травки», «поставить горчичник» или совершать иные подобные действия, которые можно было бы саркастически высмеивать, если бы такая «тактика» порой не заканчивалась смертью ребенка.
Наиболее тревожные симптомы:
- внезапное появление и стремительное прогрессирование хрипов в сочетании со столь же быстрым ухудшением общего состояния;
- высокая или очень высокая температура (с кашлем или без), которая не спадает в течение более пяти дней;
- признаки удушья, бледность, цианоз (синюшность);
- частое поверхностное дыхание;
- появление прожилок крови, пены или слизистых сгустков в отхаркиваемой мокроте;
- бисеринки пота над верхней губой, неестественное движение дыхательных мышц/ребер, похолодание конечностей, признаки угнетения высшей нервной деятельности (сознание, реагирование и т.п.), судорожные сокращения и любые другие симптомы, которые можно описать словами «сроду такого не было» и «смотреть страшно».
При подобных обстоятельствах медицинская помощь должна оказываться в неотложном порядке.
Как лечить воспаленные аденоиды у детей
Из всего вышеперечисленного становится понятным, что воспаленные аденоиды у ребенка не такое уж безопасное заболевание. Поэтому желательно как можно быстрее лечить воспаленные аденоиды.

Итак, как лечить воспаленные аденоиды у детей? В первую очередь следует узнать, как снять воспаление аденоидов. На сегодняшний день это возможно при помощи противовоспалительных медикаментозных средств в таблетках, спреях, растворах. Как дополнительное средство можно использовать в качестве промываний натуральные растительные отвары. Кроме противовоспалительных средств, применяются также антибиотики, антигистаминные препараты, поливитаминные комплексы, иммуностимуляторы.
Хороший эффект дают и консервативные методы лечения (физиотерапия, дыхательная гимнастика, озонотерапия, лазеротерапия, ультрафиолетовое облучение и др.). В тяжелых случаях воспаленные аденоиды у ребенка удаляют хирургическим путем.
Новорожденные щенки и котята, а также щенки и котята старшего возраста, с учетом их физиологических особенностей, наиболее подвержены:
— бронхопневмониям вследствие переохлаждения;
— гипертермии (тепловому удару) в результате перегревания;
— заражению гельминтами (новорожденные щенков и котят рекомендуется проверять на наличие желудочно-кишечных паразитов и проводить дегельминтизацию с 3-х недельного возраста);
— блошиной инвазии;
— паразитарным заболеваниям кожи (поражение подкожными клещами);
— вирусным инфекциям;
— бактериальным и грибковым инфекциям;
— токсикоинфекциям желудочно-кишечного тракта;
— дисбактериозу;
— пищевым аллергиям;
— различного рода анемиям;
— нарушению обмена веществ (рахит);
— травмам;
— попаданию инородных тел в дыхательные пути, желудочно-кишечный тракт.
1. Карпов В.А. Акушерство и гинекология мелких домашних животных. Москва: Росагропромиздат, 1990.
2. Старченков С.В. Болезни мелких животных. Санкт-Петербург: Лань, 1999.
3. Хозгуд Ж., ХоскинсДж., Девидсон Ж.,Смит Дж. Терапия и хирургия щенков и котят. Москва: Аквариум ЛТД, 2000.









